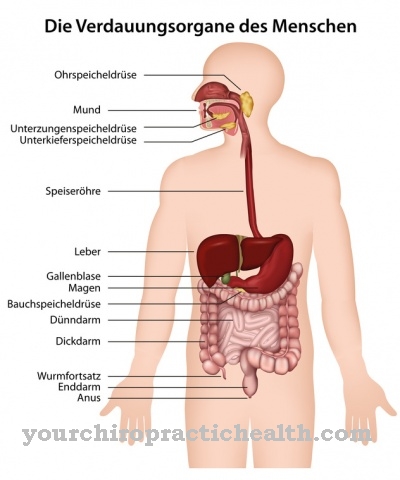
の中に フォンジェルケ病 最も一般的なグリコーゲン貯蔵病です。この疾患の特徴は、肝臓のグリコーゲンの蓄積が利用できないことです。ただし、筋肉に保存されているグリコーゲンは影響を受けません。
フォンギアケ病とは
の フォンジェルケ病 1929年にエドガーフォンギルケ博士によって最初に記述されました。この病気では、肝臓に貯蔵されているグリコーゲンは、遺伝的欠陥のために使用できなくなります。食後数時間で血糖値が危険に低下しますが、すぐに利用できる炭水化物ですぐに補う必要があります。
グリコーゲンは、植物性デンプンのような多糖類であり、食物を控えている期間に単糖類に分解され、グルコースの形で体内に戻されます。さらに、この分解により血糖値が一定に保たれます。突然変異により、原因となる酵素であるグルコース-6-ホスファターゼは、十分に生産されないか、不活性な形でのみ生産されます。この遺伝的欠陥は常染色体劣性遺伝します。
病気は非常にまれです。 10万人に1人の新生児がこの病気にかかっています。ただし、フォンギルケ病は最も一般的なグリコーゲン貯蔵病です。グリコーゲン蓄積症I型(GSD1)またはグリコーゲン症I型としても知られています。ただし、この症候群は依然としてIa型とIb型に分類できます。タイプIaは80%、したがってタイプIbは20%です。
原因
Ia型のフォンギルケ病は、17番染色体のG6PC遺伝子の遺伝的欠損であり、Ib型は、11番染色体のSLC37A4遺伝子の遺伝的欠損である。どちらの遺伝子変異も常染色体劣性遺伝である。 Ia型では、酵素であるグルコース-6-ホスファターゼは、十分に利用できなくなっているか、欠陥のために効果がありません。この酵素は、グルコース-6-リン酸を分解し、グルコースとリン酸基を放出します。
グルコース-6-リン酸は、グリコーゲンからグルコースへの鎖の代謝産物です。この化合物の脱リン酸化の欠如は、グルコースの形成を妨げます。グリコーゲンのさらなる合成を開始するだけです。肝臓のグリコーゲン貯蔵はますますいっぱいになります。これはそれらの拡大(肝腫大)につながります。同時に、血糖値のバランスを保つことができなくなります。食事後、血糖値はインスリンの作用により細胞内に運ばれ、燃焼します。
血糖値が低くなりすぎると、インスリンのアンタゴニストであるグルカゴンがさらに形成されます。グルカゴンは、肝臓と筋肉の予備のグリコーゲンの分解を処理します。酵素グルコース-6-ホスファターゼが欠損している場合、グルカゴンはグリコーゲンからのグルコースの形成をもはや誘導することができません。
Ib型のフォンギルケ病では、別の酵素が主に欠損の影響を受けます。グルコース-6-ホスファターゼの輸送酵素です。ここではグルコース-6-ホスファターゼは無傷ですが、目的地である肝臓に輸送することはできません。
症状、病気、徴候
フォンギルケ病は、肝腫大(肝臓の肥大)、食後の血糖値の上昇、および3時間の禁欲後の血糖値の大幅な低下を特徴としています。同時に、血中の尿酸値とトリグリセリド値が増加します。食物摂取がない場合、低血糖性けいれんが発生します。
この病気は、生後3〜4か月という早い時期に子供たちで顕著になります。成長が遅れます。同時に、骨減少症または骨粗しょう症が発生します。顔は頬が丸く丸みを帯びています。肝臓に加えて、腎臓も拡大します。さらに、血小板機能不全のために頻繁に鼻血が発生します。
Ib型には好中球の機能障害もある。そのため、感染症や腸の炎症が頻繁に発症します。肝腺腫または肝癌による肝機能障害は、晩期合併症として発生する可能性があります。腎不全も発症する可能性があります。
診断と疾患の経過
フォンジェルケ病は、乳酸値に関連する血糖曲線の典型的な経過によって非常によく診断できます。高血糖症および低乳酸血症は、食事の直後に常に存在します。 3〜4時間の禁欲後は、血糖値が低すぎ、乳酸塩レベルが高すぎます。
フォンギルケ病の低血糖は常に速い依存性です。グルコース-6-ホスファターゼの活性は、今日ではめったに決定されません。これは、分子遺伝学的検査がこの必要性を排除するためです。鑑別診断では、画像技術を用いて肝腫瘍を除外することができます。他のグリコーゲノースも食事後に高い血糖値と高い乳酸値を示し、それに応じて3〜4時間後に低い血糖値と低い乳酸値を示すため、明確に区別できます。
合併症
フォンギルケ病では、患者は主に重度の肝腫大に悩まされます。これはまた、肝臓が他の臓器を圧迫するときに痛みを引き起こします。大幅に低下した血糖値は、病気によっても発生し、影響を受ける人の生活の質に非常に悪い影響を与えます。
患者は激しい活動やスポーツ活動を行うことができず、疲れたり疲れたりすることがよくあります。フォンギルケ病も回復力を大幅に低下させます。人々は筋肉のけいれんに苦しみ、多くの場合、鼻血に苦しみます。この病気は腸や肝臓の炎症にもつながります。最悪の場合、肝臓に腫瘍が形成されます。
フォンギルケ病も腎不全につながる可能性があり、患者は透析または腎移植を受けることができます。フォンギルケ病の原因となる治療は不可能であるため、個々の症状のみが治療されます。合併症はありません。ただし、患者の平均余命は大幅に短縮され、病気によって制限されます。
いつ医者に行くべきですか?
フォンギルケ病はそれ自体では治癒できないため、この疾患に罹った人は医師の診察に依存しています。これは、さらなる合併症や苦情を防ぐ唯一の方法であるため、病気の最初の兆候と症状について医師に相談する必要があります。早期診断は、この病気のその後の経過に非常に良い影響を与えます。ほとんどの場合、関係者が永続的に高血糖値に苦しんでいる場合は、医師に連絡する必要があります。
概して、肝臓が著しく肥大していることもこの疾患を示しています。ほとんどの人は頻繁に鼻血をしたり、腸の問題に苦しんだりしています。これらの症状が長期間発生し、自然に治まらない場合は、いずれの場合も医師に連絡する必要があります。原則として、フォンギルケ病は一般開業医または内科医によって診断されます。ただし、その後の治療は常に症状の重症度によって異なります。病気が平均余命の減少につながるかどうかは、普遍的に予測することはできません。
治療と治療
フォンギルケ病は対症療法として治療されます。その目的は、短期間の食物禁断を通じて低血糖を回避することです。多くの場合、炭水化物が豊富な少量の食事を日中に食べる必要があります。プローブを介したデキストリン溶液の恒久的な供給は、夜間に必要です。
治療が適切な時期に開始されれば、後の臓器損傷を回避することができます。さらに、子供たちは正常に成長することができます。ただし、重度の肝臓と腎臓の損傷が発生した場合は、臓器移植も検討する必要があります。
防止
フォンギルケ病を予防するために、罹患した家族は遺伝カウンセリングを受ける必要があります。家族や親戚ですでに症例が発生している場合は、人間の遺伝子検査が利用できます。この疾患は常染色体劣性形質として遺伝します。
両方の両親が欠陥のある遺伝子を持っている場合、子孫はフォンギルケ病に罹患する可能性が25%あります。しかし、片方の親だけが欠陥のある遺伝子を持っていれば、子供たちは病気になる可能性は低いです。
アフターケア
直接フォローアップケアは、フォンジェルケ病の限られた範囲でのみ可能です。主に遺伝的原因により、因果関係の治療はあまり有望ではありません。ただし、子供が欲しい場合は、遺伝子検査をお勧めします。このようにして、症状の再発および疾患の経過を防ぐことができる。治療後に症状が軽減する可能性が最も高いのは、症状が現れたらできるだけ早く医師の診察を受けることです。
その間、コースを緩和する薬があります。効果的な経過観察のためには、投与量を正確に守ることが重要です。定期健診はスケジュールの一部です。このようにして、臨床像の現在の状態を認識し、必要に応じて、さまざまな投与量または投薬の変更によってポジティブな影響を受けることができます。
フォンギルケ病の患者も、疾患自体の経過に影響を与える可能性があります。したがって、治療後は休息と保護に注意を払う必要があります。これは症状の緩和に役立ちます。感情的な安定とストレスの多い状況の回避も、心臓のリズムを下げるのに役立ちます。
これは、臓器がより少ない圧力に耐えなければならないことも意味します。全体として、このようにして生物全体が救われます。栄養に関しては、恒久的なフォローアップのためにコレステロールの摂取を避けるべきです。脂肪分の多い成分についても、細心の注意が必要です。体の免疫系は、新鮮な空気の中で毎日の運動を通してより安定しています。
自分でできる
フォンギルケ病は、小児の代謝センターでの治療が必要です。影響を受けた子供たちは、フォンギルケ病の症状を軽減するために、適切な食事療法に従う必要があります。マルトデキストリンの形でのグルコース治療を含む入院治療に加えて、患者は自分で世話をする必要があります。罹患した子供の両親はまた、出血や肝臓の問題などの典型的な症状に注意を払い、それらについて医師に知らせるべきです。
フォンガーケ病は、継続的なモニタリングが必要な深刻な病気です。これは、親または保護者にとって大きな負担となります。治療の一環として、心配や恐れに対処することができます。さらに、家族がフォンギルケ病の症例を持っている他の両親と連絡を取るべきです。
低身長や典型的な人形の顔などの外的変化は外科的に治療することができます。外科的介入の後、医学的に処方された衛生対策を遵守する必要があります。内出血やその他の合併症を避けるために、腹部はすぐに医師の診察を受けてください。包括的な自助を通じて、影響を受けた人々は少なくとも症状のない日常生活を送ることができます。内科医による治療は常に前提条件です。

.jpg)
.jpg)

.jpg)


.jpg)
.jpg)
.jpg)



.jpg)