の 多系統萎縮症 は非定型のパーキンソン症候群の領域に属する神経学的疾患です。非定型パーキンソン症候群は、比較的よく知られているパーキンソン病と同様の症状を示すことが多いですが、進行が速く、発症時にも症状の対称的な分布が見られ、パーキンソン病薬のL-Dopaへの反応がよくないなど、いくつかの異常が異なります。 「元の」パーキンソンから。区別はしばしば困難であり、間違いなく神経科医の場合です。それでも、MSAの概要は次のとおりです。
多系統萎縮症とは何ですか?

©bilderzwerg-stock.adobe.com
の 多系統萎縮症(MSA) 中年期の散発性神経変性疾患を指し、自律神経系の障害(下記参照)とパーキンソン病または小脳性運動失調の組み合わせを特徴とします。
一方、MSAという用語は、元々は独立した疾患と考えられていたいくつかの長く知られた臨床像を要約したものです:シャイ・ドレーガー症候群、散発性オリーブ橋小脳萎縮症、および線条体黒質変性症は、顕著な自律神経障害を伴う最も一般的な症状です障害と錐体外路障害です。
10万人に約4人がMSAを発症します。パーキンソン病は約50倍一般的です。
原因
病因、すなわち 多系統萎縮症 不明ですが、専門家であっても研究領域は非常に複雑です。非定型パーキンソン症候群は、主に神経病理学的所見に従って、つまり顕微鏡下でのみ検出できる特定の基準に従って(したがって、関係者が死亡した後でのみ)分類されます。
MSAの場合の特徴的な発見は、脳の希突起膠細胞におけるアルファ-シヌクレイン陽性封入体の検出です。それは正確な理由や起源を知らずに脳のこれらの「支持細胞」に蓄積されるタンパク質です。したがって、パーキンソン病やレビー小体型認知症と同様に、MSAはシヌクレイノパチーに分類されます。
脳のさまざまな領域で神経細胞が失われることも観察されます。これは、最終的に症状を引き起こし、急速に進行します。黒質の変性はパーキンソン病に典型的であり、したがってパーキンソン病に似た症状を引き起こしますが、同時にドーパミン受容体を含むMSA組織でも線条体で失われ、薬物としてのドーパミンへの無反応を引き起こします。パーキンソン病とは異なります。
小脳と橋の神経組織の死は、小脳運動失調の原因です。脊髄の神経組織の死は、自律神経系の機能不全のせいです。
症状、病気、徴候
多系統萎縮症は、さまざまな神経学的および身体的症状を特徴とします。時間の経過とともに、症状は悪化します。歩く能力は、約3〜5年後に失われます。通常、死亡は8〜10年後に発生します。疾患には2つの可能な経過があります。
いわゆるパーキンソン病の症状が主流です。病気の他のコースは、主に小脳の症状を示しています。パーキンソニズムのコンテキストでは、主な症状は振戦(震え)、筋肉のこわばり(硬直)および動きの鈍化(運動緩慢)です。小脳形態の場合、転倒のリスクが一定である運動の協調障害(立脚および歩行運動失調)、病的な眠気(眼振)、および随意運動シーケンスの障害(失調症)が観察されます。
これらの症状に加えて、嚥下障害、言語障害、一定の血圧変動、低血圧、勃起不全、尿失禁も起こります。認知症もしばしば発症します。さらに、ピラミッド軌道の兆候が現れます。これは、反射への意欲の増大またはバビンスキー反射の陽性によって表されます。バビンスキー反射では、通常の反射とは対照的に、足の裏をブラッシングすると、親指が外側に動きます。
ただし、すべての症状が疾患に伴う必要はありません。症状は、影響を受けるシステムに大きく依存します。嚥下障害や重度の呼吸障害を伴う誤嚥性肺炎などの合併症により、平均余命は大幅に減少します。小脳多系統萎縮症の治療は特に不可能です。全体として、多系統萎縮症は現在治療できません。
診断とコース
の 多系統萎縮症 自律神経障害とパーキンソン病の症状または小脳性運動失調の組み合わせにより、臨床的に目立ちます。
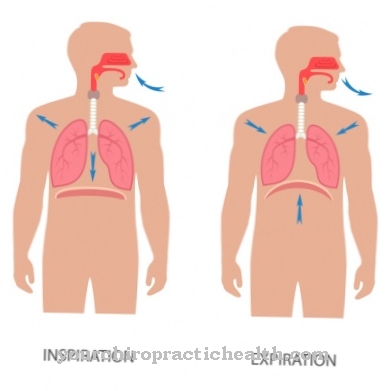
自律神経障害には自律神経系の障害が含まれます。つまり、私たちの神経系の一部であり、私たちの自発的な制御と影響なしに日常生活の身体プロセスを調整します。血圧調整障害、膀胱排出障害、睡眠障害、言語障害、嚥下障害がこの状況で発生する可能性があります。特に嚥下障害は、食品の残留物が機能不全を介して下気道に入り、そこで肺炎を引き起こすと、すぐに危険になる可能性があります。そのような誤嚥性肺炎は、MSA患者の一般的な死因です。
医学では、パーキンソン病の症状は、厳しさ、振戦、無動症の組み合わせです。症状の厳しさは、意図的に壊れない筋肉の硬直までの筋肉の緊張の増加を示し、振戦は細かいピッチの筋肉の振戦です(例:手)、無動(またはそれほどはっきりしない:運動低下)は、脳のドライブの欠如によって引き起こされる運動の欠如を示します。全体として、顔の表情やジェスチャーの貧弱さ、曲がった姿勢、反応の鈍化、それにより前に倒れる傾向、そしてパーキンソン病患者の典型的な小さな足の歩行です。
小脳性運動失調症はMSAでも発生する可能性があり、小脳(小脳)に原因がある運動と姿勢の調整の障害を表します。たとえば、歩行中または立っているときに転倒する傾向がある場合があります。
診断の基本的な柱は、既往歴と臨床検査です。ここでは、医師にも見える大まかな説明と外観に基づいて、パーキンソン症候群について結論をすばやく導き出すことができます。しかし、パーキンソン症候群の正確な診断は、専門家でさえ困難なことがよくあります。
MSAでは自律調節障害が常に必須であり、その他すべてを追加できますが、必ずしもそうである必要はありません。嚥下障害や言語障害、早期に転倒する傾向、疾患の急速な進行などのいくつかの特徴は、MSAを示唆する可能性が高くなります。ただし、特に薬剤としてのL-Dopaに対する無反応は、医師が「正常な」パーキンソン病と区別するのに役立つ場合が多いです。
困難なケースでは、CT、MRI、またはIBZM-SPECTを使用したイメージングにより、萎縮した脳領域(CT、MRT)またはドーパミン受容体の欠如(SPECT)を検出および検出できます。
合併症
多系統萎縮症のため、ほとんどの場合、パーキンソン病と同様の症状が発生します。これらの苦情は、患者の日常生活に重大な制限や合併症を引き起こす可能性があるため、彼は他の人々の助けに頼らざるを得ません。これは、麻痺および感受性の障害を引き起こし、それはまた、制限された可動性をもたらし得る。患者は集中力障害および運動障害に苦しんでいます。
さらに、患者は発声が困難であることが多く、嚥下が困難です。これらは、水分や食物の摂取に問題を引き起こす可能性があり、影響を受ける人々は欠乏症や脱水症に悩まされます。さらに、緊張と筋力低下があります。影響を受けた人々はしばしば震え、不安やうつ病に苦しみます。
患者の生活の質は、多系統萎縮症によって著しく低下し、制限されます。また、炎症が肺で発生することも珍しくなく、最悪の場合、患者の死につながります。この病気の直接の原因となる治療は通常不可能です。
ただし、症状はさまざまな治療法や薬物療法によって制限される場合があります。ほとんどの場合、複数のシステムの萎縮は患者の平均余命を減らします。
いつ医者に行くべきですか?
不安定な歩行障害と運動障害は、医師が検査しなければならない健康障害の兆候です。身体能力の低下、回復力の低さ、または運動能力の低下の場合、医師が必要です。関係者が手足の震え、内的落ち着きのなさ、または随意運動の障害に苦しんでいる場合は、医師の診察を受けなければなりません。多くの場合、多系統萎縮症の患者は、移動中に安全かつ安定して目的の目標に到達できなくなります。
日常の義務が果たせなくなった場合、事故や転倒の一般的なリスクが増加し、怪我が頻繁に発生する場合は、医師の診察を受けなければなりません。通常のスポーツ活動が実行できなくなった場合、日常生活に制限がある場合、または栄養失調が生じた場合、関係者は支援とサポートを必要とします。失禁、記憶の変化、嚥下障害、発声に問題がある場合は、医師の診察を受けてください。
不規則な心拍、錯乱、方向の問題、行動の問題、健康の低下は、医師に提示する必要のある不満です。病気のびまん性の感情、社会的離脱または体重変動による視覚的変化は、明確化されるべき生物の徴候です。この疾患には進行性の経過があるため、最初の不一致の場合は医師に相談する必要があります。
治療と治療
の治療 多系統萎縮症 常にマルチトラックであり、ほとんどが困難です。患者の3分の1のみがL-Dopa療法に反応します。アマンタジンは、運動障害の予防にも役立つ薬剤です。
自律神経障害は、通常の低血圧に対抗するために、大量の水分摂取または血圧の薬物療法で対症療法的に治療する必要があります。膀胱排出障害は、中敷または使い捨てカテーテル法のいずれかで対処されます。失禁のより重症の場合は、薬物療法も試すことができます。 付随するうつ病は、できるだけ早く薬で治療する必要があります。
進行した段階での苦痛(緩和)を緩和するために、経鼻胃管またはマスク付き換気を挿入することがしばしば役立ち、必要です。 免疫グロブリンを使用する特定の治療法は現在研究されています。
あなたはここであなたの薬を見つけることができます
nerve神経を落ち着かせ、強化する薬見通しと予測
多系統萎縮症の予後は非常に不良です。同じことが生活の質と平均余命の両方に当てはまります。病気は急速に進行します。診断から3〜5年後、患者は重度のバランス障害を患います。歩く機能が制限されているか、利用できなくなっています。最初に影響を受ける人々は、8年目の症状で定期的に死亡します。科学はまだ複数のシステムの萎縮を効果的に戦う効果的な手段を生み出していません。症状のみが緩和されるため、病人が痛みを感じる必要はありません。
多系統萎縮症を発症する最大のリスクは、人生の高度な段階にある人々にあります。ほとんどの患者は60歳の少し前に診断されます。統計的には、住民10万人あたり10の疾患が記録されています。現在の状況によれば、男性と女性のリスクは同じです。
典型的な兆候のため、通常の日常生活はもはや不可能です。影響を受ける人々はますます日常生活の中で助けを必要としています。最後に重要なことですが、診断は専門職を辞めることにもつながります。多くの患者とその親族は、治療不可能な多系統萎縮に起因する心理的ストレスを訴えます。
防止
現在の科学の状況によれば、多系統萎縮症の予防は不可能です。
アフターケア
多系統萎縮症の場合、ほとんどの場合、ごくわずかで、時には非常に限られたフォローアップ対策しか利用できません。このため、関係者は早期に医師の診察を受けて、他の合併症や苦情の発生を防ぐ必要があります。自己回復は起こり得ないので、病気の早期診断は前景にあります。
原則として、多系統萎縮症に罹患している人は、症状を緩和することができる様々な薬物の摂取に依存しています。いずれの場合でも、影響を受ける人はすべての医師の指示に従い、薬の正しい投与量と定期的な摂取を確認する必要があります。何か不明な点がある場合や質問がある場合は、まず医師に相談することをお勧めします。
同様に、患者の多くは、多系統萎縮症のため、日常生活の他の人々の助けとケアに依存しており、それにより、自分の家族が提供するケアが病気の経過にプラスの影響を与える可能性があります。影響を受ける人は、通常、それ以上のフォローアップ対策を利用できません。病気のさらなる経過は原因に強く依存しているため、一般的な予測はできません。
自分でできる
多系統萎縮症の患者の日常の助けと自助は主に症状に焦点を当て、正確な症状に依存します。
血圧が低すぎる場合は、サポートストッキングと頭を少し上げた安静姿勢が適しています。このようにして、血液循環が緩和されます。さらに、水分摂取量を増やし、塩分を高めに摂ることをお勧めします。 嚥下筋肉に問題がある場合は、それに応じて食事を調整する必要があります。乾燥した、噛みごたえのある食べ物は避けてください。
運動能力の喪失を可能な限り遅らせるために、定期的な理学療法運動は言及する価値のあるアプローチです。細かい運動能力と総運動能力の両方を考慮する必要があります。これらの運動のプラスの副作用は、血圧にも影響を及ぼします。同じことがスピーチの筋肉にも推奨されます。定期的な運動は言語能力の急速な喪失を防ぐことができます。
患者はまた、病気やそれが引き起こす症状にもかかわらず、周囲から自分自身を隔離しないように注意する必要があります。一方では、すでに述べた演習、特に言語学的な演習は、日常生活の中でより効果的に試すことができます。他方では、心理的影響の可能性が弱まります。


.jpg)

.jpg)




.jpg)


.jpg)
