心房細動 おそらく心臓の最も一般的なリズム障害であり、年齢とともに著しく増加します。 70歳以上の10%の人がこの「上室性頻脈性不整脈」を患っています。
心房細動とは何ですか?
つまり、左心房に発生する不規則で速い心拍があります。対照的に、50歳以上の人の1%だけがこの不整脈を持っています。原因、検査方法、治療とコースのオプション、および予防策についても説明します。
心臓には独自の刺激生成および伝導システムがあります。に 心房細動 アトリウムには電気的にも励起される領域があります。
これにより、350〜600 /分の心房細動の頻度で心臓壁が非常に急速に動きます。その結果、血行力学的に有効な心房収縮がなく、心拍出量(1分以内に心臓から循環に送り込まれる血液量)が変化します。 AV結節のために、心房活動のほんの一部だけが心室に転送されます。
原因
の約15%で 心房細動患者 心臓の健康に伴う一次心房細動があります。最も一般的な原因は心臓です。
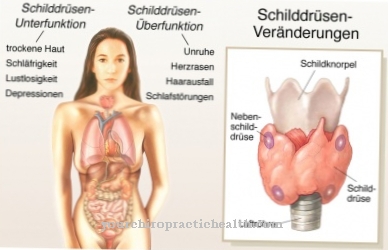
これらには、冠状動脈性心臓病、心臓発作、心不全、および僧帽弁疾患が症例の50%に含まれます。心房細動を引き起こす可能性のある他の心臓病は、心筋症、心筋炎、心臓手術です。甲状腺疾患、高血圧、肺塞栓症、特定の薬物療法などの心臓外の原因も知られています。
苦しみは、めまい、短時間の意識喪失(失神)、および心拍出量の減少に伴う息切れを伴う動悸を訴えます。
症状、病気、徴候
多くの患者は心房細動にほとんど気付かず、他の患者はかなりの不満に反応します。特に病気に慣れた人は最初のグループに属します。それらによって、心房細動はほとんど気づかれないまま慢性的に発達しました。めまいや疲労感に悩まされることも少なくありません。
パフォーマンスの低下は、ストレスや個人的な問題など、他の条件に起因します。心房細動自体は、最初は生命を脅かすものではありません。ただし、処理しないと、重大な結果的損害を引き起こす可能性があります。明確な症状は心臓を含み、心臓は不規則に鼓動しています。
病気の人は自分の心臓のドキドキを知っています。これは突然非常に速く打ちます。この感覚はしばしば胸の痛みを伴います。時には息切れが起こり、すぐに脅迫的であると評価されます。説明されている兆候は、精神に影響を与えます。突然の不可解な恐怖が起こります。
心房細動は、専門的に治療されない場合、さらに長期的な影響をもたらす可能性があります。これらは主に高齢者に影響を与えます。統計的には、70歳以上の人々が特に影響を受けています。彼らが脳卒中を患うことは珍しくない。脚や脳血管の塞栓症も可能です。
診断とコース

の診断 心房細動 安静時心電図を使用して心房細動を記録した後、または長期心電図を記録中に発生します。心房細動の経過または期間に応じて、さらに分類されます。
がある:
1.) 初めて診断された心房細動。
2.) 発作性心房細動。通常、48時間以内に最大7日間に制限されます。
3.) 持続性または持続性の心房細動。洞調律に戻す必要があります。
4.) 1年以上持続する心房細動。洞調律に変換する必要があります。
5.) 恒久的な心房細動で、心房細動が受け入れられ、レート制御されます。
心房細動の最も一般的な合併症は、塞栓症を引き起こす可能性がある血栓の形成です。すべての脳卒中の20%は心房細動が原因です。心房細動が長く続くほど、リスクが高くなります。
合併症
未処理の心房細動は、さまざまな不満や健康の合併症を引き起こします。病気が心拍数の低下に関連している場合、めまい、脱力感、失神、短時間の意識喪失が考えられる結果の1つです。さらに、動悸や息切れなどの症状が発生する可能性があります。
不十分なポンプ力は肺うっ血を引き起こし、生命にかかわる肺水腫を引き起こす可能性があります。長期的には、急性心房細動は永久的な心房細動に変わります。このような重篤な経過は、結果として生じる損傷のリスクを大幅に増加させます。
最も深刻なケースでは、心臓発作が起こり、その結果患者が死亡します。冠動脈疾患の人は、狭心症や急性心臓発作を起こすことがあります。心房細動の治療にはリスクも伴います。除細動器を埋め込むと、怪我や感染の原因となる可能性があり、デバイスの拒否を排除することはできません。
電気的除細動は、異常な心臓のリズムや、検出されない弁の欠陥や甲状腺機能低下症の場合の心臓発作を引き起こす可能性があります。麻酔薬は追加のリスクをもたらし、一部の患者に副作用を引き起こす可能性があります。
いつ医者に行くべきですか?
心房細動を含む心臓の不整脈は、できるだけ早期に診断および治療する必要があります。心房細動は、心臓が動揺して突然そのリズムを失うため、通常、影響を受ける人々にとって恐ろしいです。この心不整脈は、数分以内に続くことが多く、まれに数時間または数日続くこともあります。
したがって、最大の危険は、症状を無視して医師の訪問を延期することです。しかし、心房細動は、生命にかかわる深刻な健康障害さえ引き起こす可能性があります。診断が遅れてタイムリーな治療が開始されない場合、心房細動も慢性的な経過をたどることがあります。その後、心臓のリズムを正常に戻すことが困難になるため、回復の可能性が大幅に低下します。
心房細動の塞栓症と脳卒中は、心臓専門医にタイムリーに提示することで防ぐことができます。心房細動は、単純な心電図または長期心電図を使用して適切かつ確実に診断できます。肥満、糖尿病、心不全、高血圧などの特定の既存の状態は、心房細動を発症するリスクを大幅に高めます。
したがって、特にこれらの追加の危険因子がある患者は、最小の不整脈さえ真剣に受け止め、悪化を避けるために直ちに医師に相談する必要があります。心の特殊な不整脈である心房細動は年齢とともに頻繁に発生するため、高齢者は定期的に心臓専門医を診察する必要があります。心房細動は、影響を受ける人が常に気づくとは限らないため、偶発的な所見になることもあります。
治療と治療
治療的には、一方では周波数制御があり、他方ではリズム制御があり、これらは予後的に同等です。
周波数制御は、ベータブロッカー、ベラパミル(あまり頻繁ではない)、またはジギタリス製剤を使用して行われます。目標は心拍数を下げることです。非常に低い心拍数の心房細動の形態があり、ストレス下ではわずかに増加します。これは多くの場合、ペースメーカーの埋め込みを示しています。
心房細動のリズム制御には、心臓のリズムを洞調律に変換することが含まれます。これは、薬物療法または心電図による心電変換でも行うことができます。薬物療法では、心臓病のある患者とない患者を区別する必要があります。心臓病のない患者は、フレカイニドやプロパフェノンなどのクラスI抗不整脈薬を使用できます。
発作性心房細動の場合、抗不整脈薬の単回投与を伴うピル・イン・ザ・ポケットの概念を試すことができます。心臓病の患者は、入院患者の環境でアミオダロンを投与されます。アミオダロンは最も効果的な抗不整脈ですが、多くの副作用もあります。
さらに、EKGトリガー電気除細動は、短時間の麻酔下で実行できます。外部から電流サージが放出されます。これを行う前に、心房細動の期間を考慮に入れる必要があります。これが48時間以上続く場合は、経食道心エコー検査(心臓の超音波を飲み込む)によって心臓の血栓を排除する必要があります。または、少なくとも4週間は抗凝血剤(抗凝固剤)を服用してから、電気的除細動を行うことができます。
あなたはここであなたの薬を見つけることができます
cardiac不整脈治療薬防止
血栓塞栓症のリスクに応じて、一時的または一生の間、血液希釈療法も行われます。これは脳卒中のリスクを軽減します。マルクマールとファリスロム、そしてしばらくの間、ダビガトランとリバロキサバンがこれに利用できます。
電気的除細動後の患者では、1週間以内に30%、1年後に75%の高い心房細動再発率があります。このため、心房細動を防ぐために抗不整脈薬が長期間処方されることがよくあります。さらに、心房細動の興奮形成の部位を探して消滅させる、高周波電流または寒冷の形のカテーテルアブレーション手順があります。
アフターケア
定期的なフォローアップ検査は、心房細動の患者にとって非常に重要です。心房細動のすべての患者とアブレーション後の患者が治療され、ケアされます。アブレーションが発生した場合、患者は治療後最初の1年間、3か月ごとに治療担当医に診てもらう必要があります。その後、試験は6か月に1回実施されます。
悪化または症状が発生した場合、患者は直ちに医師に相談する必要があります。検査結果の評価に応じて、医師は患者にどのように進めるかを適宜アドバイスします。今後のコースでは、治療の持続的な成功を確認できるようにするために、ECGコントロール検査が必要です。多くの場合、アブレーション後も患者は投薬を継続しなければなりません。
抗凝固剤は一定期間使用されることが多く、その効果は血液検査で定期的に監視する必要があります。状況が改善すれば、患者はゆっくりと患者を止め、医師によって監視されます。ただし、場合によっては、アブレーションを繰り返す必要があります。
長期心房細動は、患者の脳卒中を防ぐために、ほとんどが完全に抗凝固剤で治療されます。これは、アフターケアの一環として監視および評価されます。心房細動の場合、安全なアフターケアの治療目標は、正常なリズムを回復することです。これは多くの場合、投薬で達成できます。
自分でできる
心臓が異常に速くまたは不規則に鼓動している場合は、心臓専門医の診察をお勧めします。心房細動は最初に明確にし、薬物療法または電気的除細動で治療する必要があります。治療は自己測定によってサポートすることができます。
まず、身体活動をお勧めします。影響を受ける人は、軽いスポーツから始めて、徐々に強度を上げるのが最善です。フィットネスが向上した結果、高血圧や糖尿病などの心房細動に伴う症状が回避されます。インターバルトレーニング、ストレスと回復のフェーズが交互に繰り返されるスポーツは、特に効果的です。ただし、持久力トレーニングは避けてください。合併症を避けるために、患者はまず責任医師とスポーツ対策について話し合います。
心房細動の場合、心拍数を監視し、必要に応じて投薬で調整する必要があります。患者は適切な測定装置を使用して心拍数をチェックします。下または上に偏差がある場合は、医師に通知する必要があります。心房細動の原因を特定して排除する必要があります。基礎疾患の治療に加えて、健康的なライフスタイル、ストレスの回避、バランスの取れた食事などの一般的な対策が適用されます。主治医は、心房細動の強度と原因に関して適切な措置を提案します。













.jpg)