あ 脊椎椎間板炎 1:250,000の発生率で、隣接する椎体の関与を伴う椎間板のまれな炎症性感染症です。平均比率が3:1の場合、男性は女性よりも脊椎椎間板炎になりやすく、年齢のピークは通常50歳から70歳です。
脊椎椎間板炎とは何ですか?

©freshidea-stock.adobe.com
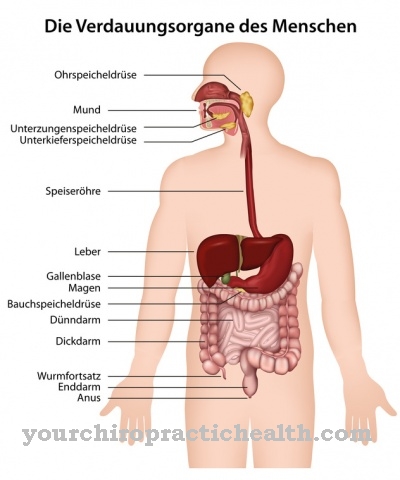
なので 脊椎椎間板炎 椎間板腔と隣接する椎体のまれな炎症であり、通常は細菌感染が原因です。
この疾患は骨髄炎(骨または骨髄の炎症)のスペクトルに割り当てられます。脊椎椎間板炎は、最初は特定されない症状を特徴とすることが多いため、多くの場合、この疾患の診断は2〜6か月後にしか行われません。一般に、根本的な原因に応じて、内因性と外因性の脊椎椎間板炎が区別されます。
内因性脊椎椎間板炎の場合、感染の引き金となる焦点は椎体から離れた構造にあり、そこから病原体が1つ以上の椎体に(血流を介して)血行性の広がりを介してコロニーを形成し、しばしば脊柱の腹側部分に影響を与えます。対照的に、外因性脊椎椎間板炎は、とりわけ、椎体の近くへの注射または外科的介入によって引き起こされます。
原因
あ 脊椎椎間板炎 ほとんどの場合、これは、細菌、真菌、またはまれに寄生虫のほとんどが細菌である寄生虫による椎間板の一次感染にさかのぼることができます。
最も一般的な細菌性病原体は、30〜80%の黄色ブドウ球菌と大腸菌です。さらに、関節リウマチや強直性脊椎炎などの炎症性リウマチ性疾患を伴う脊椎椎間板炎、たとえば化学的化学的核分解との関連での化学的無毒症への曝露めったに腰椎椎間板手術に関連付けられていない(0.1%と3%の間)。
病原体は内因性または外因性に椎間板に影響を与え、隣接する椎体に広がり、そこで骨組織に破壊的なプロセスを引き起こします。内因性脊椎椎間板炎は多くの場合結核によって引き起こされますが、結核は後に骨格または脊椎にも現れます(結核性脊椎椎間板炎)。
症状、病気、徴候
脊椎椎間板炎または椎間板の炎症は、非常に異なる症状と形態を介して現れます。炎症の場所と原因が症状を左右します。完全に目立たないコースに加えて、生命にかかわる敗血症のコースもあります。当初、症状はほとんどないため、通常、脊椎椎間板炎は最初は検出されません。
次に、痛みが急速に悪化する段階が続きます。痛みは通常、患部に局所的に発生します。これらは、ストレスとともに増加する圧力またはノックの痛みです。頸椎の痛みは首や腕に広がることがよくあります。腰椎に炎症がある場合、痛みはしばしば脚に広がります。
脊椎の可動性は厳しく制限されています。炎症が広がると、痛みは局所化されなくなり、背中全体に影響を与えます。脊椎椎間板炎の最も一般的な形態は、細菌感染が原因です。細菌性脊椎椎間板炎では、典型的な痛みに加えて、発熱、疲労、手足の痛み、つまり一般的な感染の兆候もあります。
まれに、脊椎椎間板炎では、神経障害、麻痺の症状、神経根の激しい刺激が発生することもあります。神経根の刺激は、身体の全体的な痛みの状況を悪化させます。それらは、実際の痛みの原因の外側の痛みを、体の他の領域でさらに強く感じさせます。
診断とコース
存在の疑い 脊椎椎間板炎 ノック、かかとの落下、圧迫の痛みがほとんどない、または圧迫の痛みなどの特徴的な臨床症状、起立時および傾斜時(前屈)の姿勢と痛みの緩和に起因します。
診断は、画像処理(X線、CT、MRT)によって確認されます。これにより、脊椎の変化と炎症プロセスの評価も可能になります。さらに、特に急性の場合、血清中の炎症マーカー(CRP、白血球を含む)と赤血球沈降速度(ESR)が増加します。鑑別診断では、脊椎椎間板炎はびらん性骨軟骨症、腫瘍関連破壊、強直性脊椎関節炎、およびシューアーマン病と区別されるべきです。
未治療の場合、脊椎椎間板炎は、生命を脅かす経過(約70%)を伴う重篤な症状を示すことがあります。治療せずに放置すると、脊椎椎間板炎は不動、偽関節症、位置異常、慢性疼痛症候群を引き起こす可能性があります。脊椎椎間板炎の予後は、疾患の重症度によって異なります。多くの場合、特に椎体の進行性破壊では、治療後の苦情(運動障害、知覚異常を含む)が観察されます。
合併症
脊椎椎間板炎は、主に罹患者に激しい痛みをもたらします。ほとんどの場合、これは優しさの形で発生します。しかし、それらは安静時の痛みの形でも発生し、関係者の睡眠に悪影響を及ぼす可能性があります。患者は睡眠の問題に苦しんでおり、恐らくうつ病や他の精神障害に苦しんでいます。
脊椎椎間板炎はまた、患者の発熱および全身の倦怠感および疲労を引き起こし得る。一部の人々はまた体重を減らし、寝汗をかく。患者の生活の質は正直に制限され、脊椎椎間板炎によって低下します。 この疾患の治療は通常、合併症なしに行われます。薬の助けを借りて、症状を抑え、感染を緩和することができます。
ただし、鎮痛剤は胃に損傷を与える可能性があるため、長期間服用しないでください。重症の場合、脊椎椎間板炎は血液中毒を引き起こす可能性があり、死に至る可能性があります。ただし、治療が成功した場合、患者の平均余命はマイナスに制限されたり、減少したりすることはありません。
いつ医者に行くべきですか?
運動障害、手足の痛み、麻痺の症状がある場合は、医師が必要です。痛み、感受性障害、発熱、疲労は、調査して治療する必要がある他の不満です。全身倦怠感、身体的および精神的パフォーマンスの低下、過敏症は、脊椎椎間板炎の徴候です。診断のために医師の診察を受けなければなりません。次に、既存の苦情に基づいて個別の治療計画が作成されます。
痛みがある場合は、鎮痛薬を自分の責任で服用しないでください。リスクや副作用を回避するために、事前に医師と相談する必要があります。軽く叩いたり、患部に圧力を加えたりすることで症状が大幅に増加する場合は、原因を明らかにするためにさらに検査が必要です。不安定な歩行、事故のリスクの増加、動きの回避は、病気を示しています。
行動上の問題や感情的な不規則性もある場合は、観察結果を医師と話し合う必要があります。脊椎椎間板炎は重症の場合には血液中毒を引き起こす可能性があるため、生命に危険が及ぶ可能性があります。熱の内部感覚または既存の異常の広がりは、できるだけ早く医師に提示されるべきです。発汗障害や睡眠障害も、気分のむらや疲労などの疾患の一般的な症状です。直ちに医師の診察を受けることをお勧めします。
治療と治療
治療対策には、 脊椎椎間板炎 何よりもまず、適切な固定化(例:装具および/または安静)、脊椎の特に影響を受けた部分の保護、および抗生物質、抗真菌薬または抗寄生虫療法。
細菌性脊椎椎間板炎の治療の基礎は、特に存在する病原体の検出であり、これは、血液培養または(術中の)生検、ならびにレジストグラムまたはアンチバイオグラムを使用して行うことができます。著明な急性脊椎椎間板炎の場合、最も可能性の高い病原体(黄色ブドウ球菌、大腸菌)を考慮に入れる必要がありますが、レジストグラムが利用可能になる前に抗生物質広域スペクトル療法を開始できます。
抗生物質は、最初の2〜4週間、静脈内または非経口(腸を越えて)投与されます。炎症パラメータが正常化され、影響を受ける人の全身状態が改善される場合、それは通常、経口摂取に切り替えることができます。リスクグループには抗生物質療法の延長が推奨されます。
脊椎椎間板炎が真菌感染症または寄生虫感染症によって引き起こされる場合は、抗真菌療法または抗寄生虫療法が同様に使用されます。同時に、既存の痛みの症状は鎮痛薬(鎮痛剤)で適切に治療する必要があります。
感染した脊柱セグメントに敗血症、神経学的欠損、不安定性、および/または潜在的な変形が見られる場合、または保存的対策が失敗した場合は、脊椎椎間板炎の原因となる感染の焦点を取り除き(デブリードマン)、影響を受けた脊柱セグメントを安定させるために外科的介入を行うことができます(チップ挿入) )を表示する必要があります。
あなたはここであなたの薬を見つけることができます
back腰痛治療薬防止
1 脊椎椎間板炎 感染症の適切な治療を通じて防ぐことができます。糖尿病、腎不全、肥満、腫瘍、結核、全身性疾患、薬物乱用、心臓および循環器疾患、ならびにHIVは素因であり、脊椎椎間板炎を予防するために迅速かつ一貫して治療されるべきである。
アフターケア
脊椎椎間板炎はそれ自体では治癒できないため、他の苦情や合併症の発生を防ぐために、影響を受ける人は何よりも早い段階で医師に相談する必要があります。多くの場合、フォローアップ措置は大幅に制限されているか、影響を受ける人々が利用できません。
脊椎椎間板炎のほとんどの場合、症状を抑えて症状を完全に緩和するために、さまざまな薬を服用する必要があります。症状に適切に対処するために、影響を受ける人は常に正しい用量と定期的な摂取に注意を払う必要があります。何か不明な点がある場合や質問がある場合は、必ず最初に医師に相談してください。
重篤な副作用がある場合も医師に相談する必要があります。抗生物質を服用するときは、効果を損なわないように、アルコールと一緒に服用しないでください。さらに、治療が成功した後でも、医師による定期的なチェックは非常に重要です。脊椎椎間板炎は通常、罹患した人の平均余命を短縮しません。
自分でできる
急性期は、保存的治療と外科的治療のどちらが求められているかに関係なく、8週間を超えることがよくあります。この間、絶対的な安静を守る必要があります。したがって、患者はベッドの中で自分の位置を自律的に変えることができるように、できるだけ早く安定した体幹装具に対処する必要があります。さらに、長時間座ることや腰をかがめることは絶対に禁忌であるため、便器の使い方や横での食事の仕方を学ぶ必要があります。脊柱を緩和するためのポジショニングクッションは、仰臥位で定期的に脚の下に配置する必要があります。さらに、患者または介護者は、毎日、皮膚のツボや褥瘡の有無をチェックする必要があります。
急性期の後、それらのほとんどは、変化した生理的運動シーケンスと制限に恒久的に適応し始めます。このためには、薬物療法、理学療法、物理的対策による最適な痛みの治療に努める必要があります。たとえば、デスクをスタンドデスクに変換するなど、作業環境を調整する必要がある場合があります。
体重調整に加えて、背中と胃に筋肉を構築するために、痛みと位相に適応した動きに焦点を合わせる必要があります。たとえば、5 kgを超える荷物を持ち上げたり、かかとのある靴を履いたり、ヘッドボードが高くなったマットレスを選択したりすることはできません。



.jpg)

.jpg)


.jpg)
.jpg)
.jpg)



.jpg)