用語 胎便吸引 現代医学では、新生児のいわゆる呼吸窮迫症候群について説明しています。呼吸窮迫症候群は新生児の出産直後に発生し、常に肺機能障害に基づいています。
胎便吸引とは何ですか?

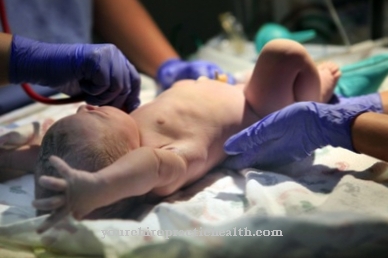
©Steve Lovegrove-stock.adobe.com
記録された出生の約10〜15%に、いわゆる 胎便吸引。新生児の肺は完全に発達することができないため、特に早産の状況では、いわゆる呼吸窮迫症候群が発生します。
胎児は羊水内の個々の胎便粒子と接触します。新生児が無意識に生まれることは珍しくありません。この状態はすぐに蘇生を必要とします。しかし、ほとんどの場合、いわゆる呼吸窮迫症候群は数時間後にしか現れません。
胎便吸引中に感染が発生した場合、新生児の生命に深刻な危険があります。肺炎はしばしば上記の感染症から発症し、最悪の場合、死に至る可能性があります。
原因
いわゆるの発生のため 胎便吸引 いわゆる胎便粒子が主な原因です。医師は通常、胎便という用語を使用して、胎児の最初の排便を説明します。
糞便は早くも妊娠16週目から羊水に入ります。糞便はしばしばストレスの多い状況の一部として羊水に入ります。このプロセスの結果として、羊水は通常緑色になります。胎便吸引が疑われる場合は、広範囲にわたる調査を実施する必要があります。
症状、病気、徴候
胎便吸引は、深刻な呼吸の問題、チアノーゼ、そしておそらくショック症状として現れる緊急医療です。生まれたばかりの子供は、筋緊張がまったくないか、大幅に低下しているだけなので、しなやかに見えます。子供の呼吸はほとんど目立ちません。
普通の新生児のように泣くのではなく、ただ泣き叫ぶだけです。収縮は、横隔膜、頸静脈、肋間腔で観察されます。酸素が不足しているため、皮膚と粘膜は青色に着色されています。羊水は胎便を含んでいるため、出生時に緑色に着色されます。子供の皮膚は目に見えてメコニウムが塗られています。
胎便は、皮膚のひだ、耳、鼻の開口部の内側、口と喉にあります。多くの場合、皮膚、臍帯、爪は緑色に着色されています。これは、胎便が少し前に除去されたことを示しています。胎便喪失は、出生直前にも起こっている可能性があります。心血管障害の重症度は、息切れの持続時間と重症度によって異なります。
特に重症の場合、出生前の酸素欠乏が原因で子供は意識不明で生まれます。すぐに蘇生する必要があります。胎便の弁作用は、肺および気胸の過膨張につながります。
過剰に伸張した肺胞は破裂する可能性があり、空気が肺結合組織に入り、間質性肺気腫が形成されます。これと、気道に胎便が蓄積することによる肺炎の発生の可能性は、新生児に深刻な生命を脅かす状況を引き起こすことがよくあります。
診断とコース
いわゆるの診断 胎便吸引 子供の最初の臨床検査の一部として行われます。この検査では、特に子供の声門が検査されます。緑色の水が声門の後ろで見つかった場合、医師は胎便吸引について話します。
胸部X線は胎便吸引の最初の疑いを確認するために考慮されます。イメージング技術を使用すると、肺に疑わしい影が現れる可能性があります。ほとんどの場合、陰影は肺の特定の領域に限定されます。しかし、陰が肺全体に影響を与える場合、現代医学はいわゆる白い肺について話します。
この場合、存在する可能性のある肺炎はもはや明確に特定できません。胎便吸引は、長期的な影響の可能性を回避するために、迅速かつ広範囲な治療を必要とします。
合併症
胎便吸引の結果として、新生児はさまざまな病気に苦しんでいます。最悪のシナリオでは、これらの苦情が処理されない場合、子供は死亡する可能性があります。原則として、子供は出生直後に生命や正常な呼吸の兆候を示しません。皮膚と指の爪も呼吸困難のために青色に着色されています。子供たちも悲鳴を上げることはできません。彼らは泣き叫ぶだけで、非常に衰弱して疲れ果てています。
原則として、患者の死亡または成人期の結果として生じる損傷を回避するために、胎便吸引には医師による即時の治療が必要です。特に子供の両親や親類は、重度の心理的不満や、胎便吸引の症状によるうつ病や不安に苦しむ可能性があります。
治療自体は外科的処置の助けを借りて行われます。通常、これは成功につながり、合併症はほとんど発生しません。患者は人工換気に依存している場合があります。ほとんどの場合、病気はポジティブに進行しますが、親と親類の心理的な不満も治療されなければなりません。
いつ医者に行くべきですか?
新生児が呼吸困難になった場合は、乳幼児が急死しないように、すぐに救急医療を開始する必要があります。入院患者の出産の場合、看護師と医師が立ち会い、子供の最初の世話を引き継ぎます。あなたは出産プロセスの間にすぐに不一致に気づき、適切な酸素供給のために必要なステップを独立して開始します。出産が出産センターで行われるか、家庭出産が行われた場合、助産師または他の産科医は、呼吸活動が中断されていると判断します。また、独立して、それ以上のリクエストなしに、新生児の適切なケアに必要な手順を開始します。
さらに、緊急サービスに警告し、応急措置を講じる必要があります。両親は看護スタッフの指示に従い、彼らの行動要求に応じるべきです。突然の予定外の出産の場合、立ち会う母親または他の人はできるだけ早く救急医に連絡しなければなりません。子供が到着するまで、口から口への蘇生は子供に酸素が供給されていることを確認する必要があります。多くの場合、子供は出産して生まれます。したがって、緊急の行動が必要であり、緊急のケアが必要です。肌が青くなると気になる原因があります。呼吸活動をすぐに確認する必要があります。
治療と治療
あ 胎便吸引 常にいわゆる周産期センターで治療されます。技術機器に加えて、周産期センターの人員機器は、主に胎便吸引の治療のために設計されています。
重症度に応じて、いわゆるCPAP換気が鼻から行われます。この治療法の一環として、新生児は積極的に圧力をかけることにより、呼気段階でサポートされます。それが重度の呼吸窮迫症候群である場合、機械的換気と組み合わせた気管内挿管が考慮されます。機械的換気は、吸入段階と呼気段階の両方で支援的な方法で介入します。
言及されているすべての測定には、常にパルスオキシメトリと呼ばれるものが必要です。いわゆるパルスオキシメトリの一環として、血液の酸素飽和度に加えて、特に子供の心拍数が監視されます。ここでは、血圧の同時監視が不可欠です。
見通しと予測
治療せずに放置すると、胎便吸引は必然的に罹患者の早期死亡につながります。乳児の呼吸供給が制限され、死に至る。生存の機会を得るために応急処置を使用する必要があります。病気の好ましくない経過の場合、たとえ急性期の後であっても、生命を脅かす状態、したがって早期死亡が起こり得る。肺炎を発症するリスクが高くなります。
これは、生存を確実にするために、特に新生児のための医療を必要とします。この病気には人工呼吸が不可欠です。さもなければ、死は数分以内に起こります。したがって、子供の一般的な健康状態が予後を左右します。他に健康上の制限がない場合は改善されます。また、適切な医療が数分以内に保証されることも保証する必要があります。産科医の不在の自然発生は好ましくない予後を与えます。
入院環境で日光を浴びる新生児は、生存の可能性が最も高くなります。急性期が終わり肺炎がなくなったらすぐに、その後の経過はポジティブです。短期間のうちに、症状は大幅に緩和され、回復します。それにもかかわらず、幼児の心血管系は長期間監視されるべきです。
防止
1 胎便吸引 基本的に積極的に防ぐことはできません。しかし、結果として生じる呼吸窮迫症候群は、特に早産の場合には予防的に治療することができます。早産が予想される場合、医師はベタメタゾンの投与を検討します。
特別な製剤の投与は、胎児の肺の成熟を積極的にサポートするはずです。ベタメタゾンに加えて、子宮収縮抑制薬も使用されます。子宮収縮抑制の投与は、ほとんどの場合、出生時を延期することができます。
得られた時間は、肺の成熟プロセスに積極的に貢献するはずです。さらに、広範囲にわたる周産期のケアと次の出産の穏やかな誘導により、呼吸窮迫症候群を発症するリスクを著しく減らすことができます。
アフターケア
胎便吸引は、さまざまな苦情や合併症を引き起こす可能性がありますが、これらは正確な原因と疾患の重症度に大きく依存します。 治療は比較的複雑で長期にわたるため、フォローアップケアも疾患の管理に重点を置いています。苦しんでいる人は、逆境にもかかわらず、前向きな癒しのプロセスに集中しようとするべきです。適切な姿勢を構築するために、リラクゼーション運動と瞑想は心を落ち着かせ、集中させるのに役立ちます。これは回復の基本的な要件であり、労作にもっと簡単に対処するのに役立ちます。 突然の症状は医師とすぐに明確にする必要があります。回復がおおむね行われている場合は、ストレスを避け、多くの睡眠と免疫システムを強化するバランスの取れた食事を提供する健康的なライフスタイルに重点を置く必要があります。
自分でできる
胎便吸引の初期治療後、両親は治癒過程をサポートし、その後の症状を回避するためにさまざまな措置を講じることができます。まず第一に、新生児の良好なモニタリングは重要です。異常な症状が現れた場合、かかりつけの医師に連絡する必要があります。かかりつけの医師は、必要に応じてさらに検査を行い、子供に適切な薬を処方します。罹患した子供は通常、身体的にも弱いので、ストレスと労作は避けられるべきです。
すべての措置にもかかわらず、子供は晩年に喘息を起こしやすいかもしれません。親は早い段階で呼吸器疾患について自分自身に知らせて、準備措置をとるべきです。喘息のスプレーやその他の薬剤は予防的に整理されているため、最初の発作が発生した場合にすばやく反応できます。
今後の経過で深刻な合併症が発生した場合は、集中治療が必要です。コースが厳しい場合、両親は治療上のサポートを必要とするかもしれません。サポートグループは、影響を受ける他の親と話し、経験を共有するのに最適な方法です。両親は担当の医師やセラピストとの話し合いで、どの対策が有用かつ必要であるか答えることができます。

.jpg)
.jpg)










.jpg)