の 潰瘍性大腸炎 フレアで発生する可能性のある腸の慢性炎症です。通常、直腸から始まり、結腸全体に広がります。典型的な徴候は、化膿性で粘液性の下痢であり、時には血液を伴う。激しい腹痛と体重減少もあります。潰瘍性大腸炎は、さらなる合併症を除外するために医師によって検査および治療されるべきです。
潰瘍性大腸炎とは何ですか?

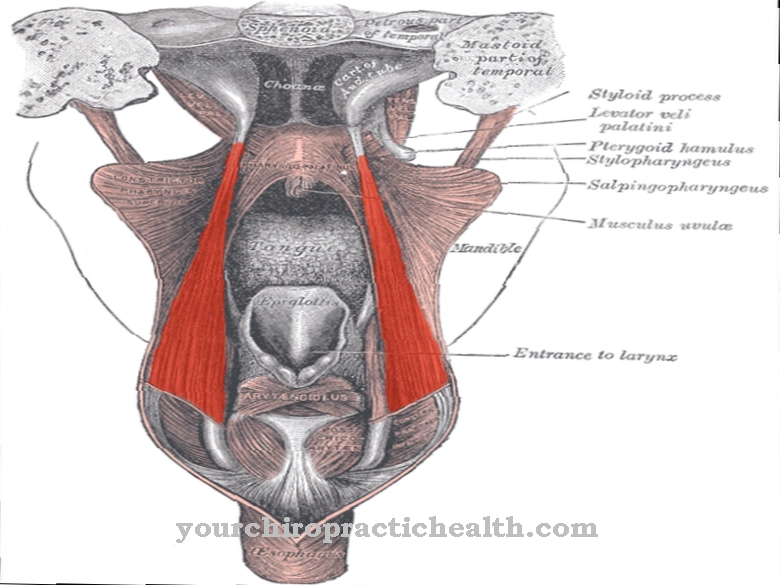
潰瘍性大腸炎は、大腸(大腸)に影響を与える慢性炎症性腸疾患です。これは、腸粘膜に潰瘍を引き起こし、直腸から大腸から小腸への移行部(回盲弁)まで広がることがあります。潰瘍性大腸炎は大腸にのみ影響を与えるので、この時点で、回盲弁、腸の寄生は終了します。これは、別の慢性炎症性腸疾患であるクローン病とは対照的です。
クローン病は胃腸管全体に影響を与える可能性があり、潰瘍性大腸炎と区別されます。再発は潰瘍性大腸炎で何度も発生し、多くの要因(ストレス、貧しい食生活)に支持されています。病気が男性と女性にほぼ等しく影響を与えるとしても、若い成人では病気の発生率が高くなります。
何があっても、小さな子供や高齢者でも影響を受ける可能性があります。その長期的な活動のために、潰瘍性大腸炎は結腸癌の引き金となり得る。
原因
潰瘍性大腸炎の原因はまだ不明です。家族性の遺伝的感受性が想定されます。ここでは、特定の物質に対する腸粘膜の自己免疫反応が大きな役割を果たします。粘膜のこの過剰な反応は、潰瘍性大腸炎に典型的な潰瘍で発現します。
様々な遺伝的変化が病気の発生を支持するという証拠も発見されました。特定の分子生物学的タンパク質、いわゆるNF-κB転写因子は、恒久的に活性であることが疑われ、潰瘍性大腸炎を引き起こします。
病気が診断されると、衛生状態やその他の環境への影響が少ない生活様式は、病気を絶えず燃え上がらせます(再発)。影響には、食事、ストレス、心配、心理的ストレスなどの生活状況も含まれます。
症状、病気、徴候
ほとんどの場合、潰瘍性大腸炎は段階的に進行します。つまり、重篤な症状を伴う段階は、症状のない間隔と交互になります。症状の重症度は、結腸のどの部分が影響を受けているか、および疾患がどの程度進行しているかによって異なります。潰瘍性大腸炎の主な症状は、血性のぬるぬるした下痢です。
重症の場合、影響を受けた人々は一日に何回も下痢に苦しむ必要があり、排便したいという強い衝動にも悩まされます。しかし、通常、この疾患はほとんど症状がなく、下痢の数が少ない状態で潜行的に始まります。便通の前、最中、または後に、特に左下腹部と中腹部にけいれんのような痛みがあるかもしれません。
これらの窮屈な痛みはテネスメンと呼ばれています。便による血液の損失は、鉄欠乏症および貧血として知られている貧血につながる可能性があります。急性発作の間、発熱、食欲不振、体重減少、疲労、体力低下などの追加の症状がしばしば発生します。
成長障害は小児期にも発生します。潰瘍性大腸炎は、腸に影響を与える症状に加えて、腸外の臓器に炎症を引き起こす可能性もあります。医師は腸外症状について話します。関節の問題、目の炎症、皮膚の変化、または肝臓の胆管の炎症が発生する可能性があります。
コース
潰瘍性大腸炎の経過は、頻繁な再発と寛解の段階(回復)を特徴とすることができます。急性、重度(劇症)、および慢性発作は区別されます。後者では改善がありますが、実際に症状のない期間(寛解)はありません。通常、この慢性的な経過は、腸が治療に十分に反応せず、不耐性のために薬物の高用量投与が不可能になったときに発生します。これは潰瘍性大腸炎の経過を非常に困難にします。
コースフォームにはさまざまな程度の重大度があります。これは、粘膜のみが腫れる穏やかな経過です。中間のコースは、潰瘍(潰瘍)と出血を特徴としますが、これらは重症ではありません。
病気の経過が困難な場合、腸の粘膜がかなり炎症を起こし、結果として大きく変化します。いわゆる偽ポリープや膿瘍が発生することがあります。最も重症の急性型はメガコロン(大腸の毒性拡大)であり、腹膜炎および腸穿孔のリスクがあるため、生命を脅かす可能性があります。
合併症
頻繁な下痢のために、患者は時々大量の水分、血液、タンパク質の損失に苦しみ、特に若者の成長障害につながる可能性があります。潰瘍性大腸炎は、腸壁全体に広がることもあります。腸が引き伸ばされて破裂する危険があります。
さらに、炎症が腹部全体に現れる可能性があります。これは有毒なメガコロンとして知られ、非常に危険です。有毒なメガコロンは非常に激しい痛みと鼓腸に関連しており、細菌が血中に侵入して敗血症(血液中毒)を引き起こすリスクもあります。非常に重症で生命を脅かす可能性がある出血は、さらなる合併症として発生する可能性があります。
その過程で患者は大量の血液を失う可能性があるため、手術を受けるか輸血を受ける必要があります。さらに、潰瘍性大腸炎を患っている人は、大腸癌を発症するリスクが高く、これは通常、潰瘍性大腸炎が発生してから約10〜15年後に発症します。場合によっては、狭窄として知られている狭窄や瘢痕も腸に現れます。
さらに、臓器は病理学的に変化する可能性があり、主に皮膚や眼の疾患や関節の炎症を引き起こします。まれなケースでは、血管、肺、心臓も関与する可能性があります。
いつ医者に行くべきですか?
すべての慢性疾患と同様に、専門家による診断が重要です。したがって、永続的な下痢と血便が観察される場合、内科医に行くことは避けられません。これは、下腹部の痛みがほとんど耐えられない場合にも当てはまります。診断が下されれば、病気はうまく治療できます。それからそれは彼がそれと一緒にどれだけうまく生きることができるか影響を受ける人次第です。厳格な食事療法と処方薬の使用は症状の軽減につながります。
すべての下痢や血便が治療を必要とするわけではありません。症状が短時間だけ発生する場合は、専門医の診察は必要ありません。その場合、それ以上の経過を観察することが重要です。けいれん性腹痛も潰瘍性大腸炎の強い兆候ではありません。
誰もが自分自身を最もよく知っており、症状を評価する方法を知っています。ただし、自信がない場合や恐れている場合は、医師の診察を延期してはなりません。彼だけが正しい診断を下し、必要に応じて治療を開始します。
お住まいの地域の医師とセラピスト
治療と治療
潰瘍性大腸炎の治療には、投薬と手術があります。メサラジンおよびスルファサラジンに加えて、コルチゾンも局所的または全身的に使用されます。腸内細菌叢をサポートするために、プロバイオティクスが投与されます。
別の可能性としては、免疫抑制剤、TNFα遮断薬、および生物製剤を新しい治療法として使用することです。深刻な発作を伴う個々のケースでは、抗生物質が役立ちます。より重篤な症例では、結腸を外科的に除去することにより、永久的な緩和が得られます。
見通しと予測
潰瘍性大腸炎の予後は、疾患の経過、患者の一般的な健康状態、および治療の開始に依存します。潰瘍性大腸炎は、患者の80%以上に慢性、再発、または慢性的に断続的な経過をたどります。
したがって、ほとんどの患者では、病気は段階的に進行します。炎症がある段階とない段階があります。発作の合間には、大多数の患者が完全に回復し、粘膜が治癒します。一部の患者は、次の発作まで数年間完全に無症状です。
病気の10%は、慢性的な病気の継続的な経過に苦しんでいます。ここでは、炎症は発作後に完全には治まりません。それにもかかわらず、特に重症の場合、予後は非常に悪くなる可能性があります。急性の状況では、突然の流血性および持続性の下痢が生命の脅威となります。これにより、死亡のリスクが大幅に増加します。
原則として、潰瘍性大腸炎の患者では、一般的ながんリスクも増加します。患者が潰瘍性大腸炎にかかっている時間が長いほど、続発性疾患として結腸癌を発症する可能性が高くなります。これにより、予測の見通しが大幅に緩和されます。病気の結果として腸が除去されると、腸出口のさらなる炎症性疾患に対する脆弱性が増加します。
アフターケア
潰瘍性大腸炎には定期的な経過観察が推奨されます。これは、影響を受けた人が結腸癌のリスクを高める可能性があるためです。また、外科的膿瘍や炎症の新たな発作を引き起こす可能性もあります。これらはすぐに対処する必要があります。
潰瘍性大腸炎の患者の中には、結腸癌のリスクが高い人がいます。統計によると、潰瘍性大腸炎の人の約5%が後に結腸癌を発症します。それを発症するリスクは、病気の期間または慢性的に炎症を起こしている腸の領域に依存します。それは一生続く深刻な結腸疾患です。潰瘍性大腸炎は、再発を繰り返し引き起こします。
結腸の炎症が再発するたびに、医師はとるべき行動を評価しなければなりません。多くの場合、手術と術後のフォローアップが必要です。炎症性発作の間に、免疫抑制剤と特別な栄養対策を使用して、症状から広範囲に解放することができます。それにもかかわらず、広範囲にわたる結果をもたらすのは慢性疾患です。これは、他の臓器も潰瘍性大腸炎の影響を受ける可能性があるためです。
主治医はまた、腸管外の併存疾患に注意を払う必要があります。これらはまた、治療を必要とする合併症を引き起こす可能性があります。腸外共存症には、開放性皮膚潰瘍、眼の感染症、または胆汁の問題があります。定期的な医師の診察と専門家によるフォローアップがなければ、病人は無症状で生きることはできません。
自分でできる
慢性腸疾患の原因の研究にはまだ多くのなじみのない要素が含まれているため、現在、自助のための包括的なヒントを与えることはできません。
ストレスのないライフスタイルが役立つとされています。焦点は、定期的な毎日のルーチン、適切な休息と回復のフェーズ、および健康的な食事です。食物摂取はビタミンが豊富であるべきです。消化が難しい脂肪や食品は避けてください。
浄化を使用することができ、腸は食事の合間に十分な休息を与えられるべきです。感情的または精神的なストレス状態がある場合は、安定した環境を構築して、担当者がいつでも対応できるようにすることが役立ちます。さらに、これらの場合、関係者はセラピストに会うことを恐れるべきではありません。
運動とスポーツ活動は、幸福と人生に対する前向きな姿勢をサポートします。楽観主義と自信が生物をサポートするために必要です。薬を服用するときは、できるだけ腸に負担をかけないように注意してください。ニコチン、アルコール、薬物などの汚染物質や毒物も避ける必要があります。
唐辛子や他の熱い成分の消費も避けるべきです。生活のペースは、関係者の可能性に合わせて調整し、不要なストレス要因を回避する必要があります。不満またはストレスの多いと感じられる生活の状況はチェックする必要があり、勇気と自信を持って変更または再構築できます。








.jpg)