の 洞結節 興奮と心拍数の発生に関与する心臓の電気クロックジェネレーターです。ペースメーカー細胞はそれ自体を放電する可能性があるため、心臓のリズムを決定します。洞結節の機能不全により心拍が遅くなり、ペースメーカーが引き継ぐことができます。
洞結節とは何ですか?
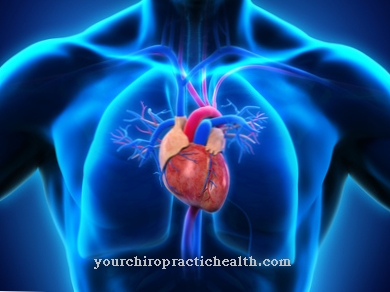
の 洞結節 (SAノード, キースフラックノット または Nodus sinuatrialis)は右心房にあり、洞調律を担当します。心臓の刺激の中心としても知られています。電気的興奮は、心臓のリズムを決定する脱分極を通じて伝達されます。SAノードは心外膜(心臓壁の外側の層)で紡錘形であり、ノードのサイズはしばしば大きくずれます(幅2〜3 mm、長さ10〜20 mm)。これは、自発的に脱分極し、電気的興奮を生み出す心筋細胞で構成されています。洞結節から、3つの繊維束が房室結節の方向に進みます。
- バックマン・ジェームス束(前節間束)
- Wenckebachバンドル(中間節間バンドル)
- ソレルバンドル(後節間バンドル)
解剖学と構造
心臓は独立してポンプし、神経興奮に依存しません。これはいわゆるペースメーカーがここにいるという事実によるものです。これらの細胞は自発的に放電し、最も重要な時計は洞結節です。これは、上大静脈が右心房に流れ込む心筋の最外層にあります。それは感じられない塊であり、右冠状動脈によって血液が供給されます。
健康な人では、約70ビート/分の頻度に達します。ただし、この数は年齢、トレーニングのレベル、およびさまざまな個人的な要因によって異なります。運動中に、周波数は120ビート、多くの場合は200ビートまで増加します。夜間の周波数は1分あたり50ビートです。
機能とタスク
副鼻腔結節は、心臓の興奮を生み出す自律ペースメーカーとしても知られています。この目的のために、ナトリウムイオンが細胞に流れ込み、カルシウムチャネルが開き、SA節の興奮につながります。特定のしきい値に達すると、セルは完全に放電されます(脱分極)。次に張力が均等化され、粒子がナトリウムカリウムポンプによって再び濃縮され、初期位置が復元されます(再分極)。
これが作成する電気曲線は、活動電位と呼ばれます。次に、洞結節の興奮は、心室と心房の間にある房室結節に続きます。房室結節は、洞結節からの信号を、心室中隔の方向に移動するヒスの束として知られるものに転送します。そこで励起ラインは左または右のチャンバー肢に分かれます。次に、心室の脚は心臓の頂点で分岐し、その端の分岐はプルキンエ線維と呼ばれます。
病気と病気
副鼻腔結節は「シック副鼻腔症候群」という用語で要約されているさまざまな障害の影響を受ける可能性があります。これには、さまざまな種類の周波数の変化が含まれます。周波数が遅すぎる場合は徐脈と呼ばれ、速すぎる場合は頻脈と呼ばれます。
別のバリアントは、洞停止です。洞結節は完全に機能不全に陥り、急性心停止が発生します。通常、房室結節はここに飛び込み、洞結節の機能を引き継ぎますが、わずかに低い周波数で機能します。ただし、これは十分であり、副鼻腔停止はまれなケースでのみ生命を脅かします。
さらに、覚醒が増加するフェーズは、拍動の数が減少するフェーズと交互になります。急速な段階は、心房細動または心房粗動とも呼ばれます。洞結節症候群は、冠動脈疾患または高血圧の患者でより一般的です。これは、心筋に酸素が十分に供給されていないことを意味します。
心拍数に応じてさまざまな症状が発生します。心拍数が1分あたり50未満の場合、影響を受ける人はめまいや失神発作に苦しみます。心臓のリズムが永続的に遅くなると、息切れ、パフォーマンスの低下、または脚と肺の水分貯留につながります。
患者は夜間の頻繁な排尿とベッドで横になれないことにも不満があります。過活動は、呼吸困難、胸部の圧迫感または動悸に現れます。胸に痛みが発生し、左腕や首にも広がり、非常に脅かされます。
運動中に心拍数が上がらない場合は、変時性障害と呼ばれます。 SAノードの電気インパルスが心室に伝達されなくなると、AVブロックが発生し、3つの異なる形態を区別できます。
- 第1度AVブロック:インパルスの送信が遅延する場所です。ただし、このフォームは通常、治療を必要としません。
- 第2度房室ブロック:信号の送信が失敗することがあります。治療は心疾患に対して考慮されるべきです。
- 第3度AVブロック:刺激の伝導が完全に遮断され、徐脈の典型的な症状が発生します。
医師は、EKGを利用して興奮伝導障害を診断します。デバイスを1日身体に装着した状態で、長期ECGが必要になる場合もあります。病気の治療には、投薬またはペースメーカーを使用します。









.jpg)