の 小児聴覚学 子供の聴覚、音声、嚥下、会話障害、言語発達障害を扱います。小児科の聴覚学は、音声学とともに、1993年まで耳鼻咽喉科(ENT)のサブエリアとして管理されていた独立した専門領域を形成しています。
発生する問題は純粋に有機的な原因ではない場合が多いため、小児聴覚学と音声学の両方に学際的な特徴がありますが、小児聴覚学はこれに関係なく学際的な診断と治療を提供します。
小児聴覚学とは何ですか?

小児聴覚学の診断と治療における中心的なトピックは、子供の音声、言語、言語発達障害、ならびに聴覚障害および知覚障害です。小児の嚥下障害は、小児聴覚の治療および診断スペクトルにも当てはまります。問題はしばしば因果関係があるためです。小児聴覚学は、器質的異常の検査および治療を超えて、その診断および治療手順において学際的で全体的なアプローチを追求することが多い。
耳鼻咽喉科、歯科矯正学、神経学および精神医学の医学分野と、心理学、言語療法、音声学、小児科およびその他多くの非医学分野との相互リンクがあります。小児科と一緒に、小児聴覚は独立した専門分野を形成しています。元の名前は、音声学および小児聴覚学の専門家でした。 2004年1月の時点で、新しい名前はスピーチ、音声、および子供の聴覚障害のスペシャリストになります。追加の専門医療トレーニングは合計5年間続き、聴覚、音声、スピーキング、スピーチ、嚥下に関する子どもの発達障害の専門トレーニングが含まれます。
この医学専門の学際的な特徴は、最初のヘルマン・ガッツマン・センでした。彼のハビリテーション論文で1905。特に小児聴覚学は、2009年に新生児聴力検査の導入によりさらに後押しされました。聴力検査が疑われる赤ちゃんは、さらなる治療のために小児聴診に紹介されます。
治療と治療
小児聴覚学の主な関心事の1つは、聴覚知覚の領域における小児発達障害の原因を特定し、ほとんど全体的かつ学際的なアプローチで対象を絞った治療法を適用することです。主題領域には、嚥下行為も含まれます。これは、声と言語の発達に密接に関連しているため、小児聴覚の診断と治療の範囲に含まれます。
2009年1月以降、聴力検査による新生児スクリーニングが標準で実施されており、先天性、つまり主に遺伝性の聴覚障害が検出され、早期に認識および治療できるようになっています。聴覚スクリーニングでは、客観的な測定を可能にする方法のみが考慮されます。聴覚障害にはさまざまな原因が考えられます。聴覚障害の全範囲は、ワックスプラグや異物による外耳道の詰まりから、中耳の音伝導障害や感音障害にまで及びます。
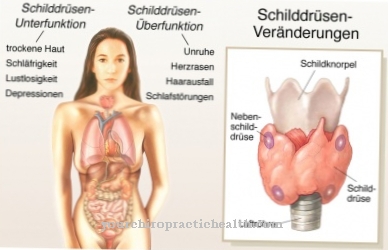
音の伝導の問題は、ほとんどの場合、有機物物理的な理由にさかのぼることができますが、音の感覚障害は、内耳の蝸牛における音波の電気神経インパルスへの変換、または病変や疾患またはその周辺による聴覚神経(内耳神経)の機能障害に関する問題です。神経性聴覚インパルスの処理における脳の問題。子供の発話発達の異常の検出は、聴力障害が原因で発生する可能性がありますが、多くの場合、他の原因、たとえば器質的原因である可能性がある音声障害、または吃音、構音障害(失調症)などの音声および流れの障害、またはさまざまな後天性または遺伝性に基づいています音声障害。
診断と治療に関して絶対に必要な学際的なアプローチの例は、選択的または完全な無言症、言語を完全に習得した後の言語の部分的または完全な喪失ですが、もはや発話の直接的な有機的な原因は認識できません。機能的または神経性の嚥下障害または特定の外科的介入後の嚥下障害も、しばしば音声および言語の発達と相互作用します。
あなたはここであなたの薬を見つけることができます
concentration集中力と語学力を高める薬診断と検査方法
後天的または継承された器質的異常または感覚的印象のさらなる処理および言語スキルの発達に関する学際的な問題につながる可能性のある発達障害のスペクトルは、非常に幅広く多様です。診断方法の対応する範囲は、それらに基づいて効率的で対象を絞った治療法を開発するために、同様に多様です。 2009年1月から計画されている新生児の聴力検査では、主に脳幹聴力検査や耳音響放射を利用した方法が用いられています。
脳幹法BERA(脳幹誘発反応聴力検査)では、わずかな音響刺激が新生児の耳に適用され、いくつかの電極を使用して脳波が測定されます。それらは、聴覚神経と脳の処理中枢の機能について結論を出すことを可能にします。検査は約20分かかりますが、赤ちゃんの通常の睡眠中に行われ、子供を悩ませることはありません。 TEOAE(一過性耳音響放射)と呼ばれるもう1つの方法は、蝸牛の外有毛細胞が、測定可能な独自の音刺激でアンプのような音刺激に応答するという事実を利用しています。スピーカーとマイクを含む小さなプローブが、検査のために外耳道に挿入されます。
いわゆるクリックがスピーカーで生成され、外有毛細胞が数ミリ秒後に生成する音波がスピーカーで測定されます。どちらの方法もほぼ自動化されていますが、認識された異常が必ずしも音響刺激のさらなる処理の問題または機械的音響刺激の電気神経インパルスへの変換の問題に基づくとは限らないという欠点があります。したがって、肯定的な診断では、さらに診断手順を実行して、さらに注意深く説明する必要があります。
約3歳以上の子供の聴覚障害を測定するために、多数の客観的および主観的な聴力測定法が利用できます。聴覚障害は、特定の抗生物質や利尿薬(水錠剤)の副作用としても発生します。嚥下障害の場合、ファイバー内視鏡嚥下検査(FEES)は、光ファイバーを介して鼻と喉を検査できる画像診断法としての地位を確立しています。場合によっては、ビデオをサポートするVFSでFEESを補足する必要があります。


.jpg)










.jpg)