あ 甲状腺の自律性 グレーブス病と一緒に、それは甲状腺機能亢進症(甲状腺機能亢進症)の最も一般的な原因であり、下垂体によるホルモン制御とは無関係に甲状腺ホルモンを産生する甲状腺の自律領域によって特徴付けられます。中央ヨーロッパの人口の約5%が甲状腺の自律性の影響を受けており、女性の方が男性よりも5:1の割合で発病します。
甲状腺自律性とは何ですか?

©Anatomy Insider-stock.adobe.com
あ 甲状腺の自律性 甲状腺の疾患であり、組織の境界領域(腺腫)または組織全体が下垂体の支配から拡散して抜け出し、甲状腺ホルモンが阻害されずに産生されます。
この自律的なホルモン産生が人体の必要量を上回っている場合、自律神経領域の質量と活動、および個々のヨウ素摂取量に応じて、最初は無症状(潜在的)になり、後に明らかな甲状腺機能亢進症が発症します。体重減少、頻脈、精神運動の落ち着きのなさだけでなく、下痢や月経周期障害を通じて現れる可能性があります。
症例の約50%で複数の領域が影響を受け(多巣性自律性)、30%以上が単一領域(単焦点性自律性)であり、約6分の1で甲状腺組織全体が散在性に分布した細胞島(播種性自律症)の影響を受けます。
原因
あ 甲状腺の自律性 ほとんどの場合、ヨウ素欠乏が原因です。この欠乏のため、甲状腺はもはや十分なホルモンを生成できなくなり、甲状腺を拡大することによってこれを補おうとします(甲状腺腫または甲状腺腫)。
間質が増加するにつれて、下垂体の制御が及ばず、自律神経領域へと発達する可能性のある結節を発生させるリスクが増加します。さらに、単焦点の甲状腺自律性は、症例の約80%でTSH受容体遺伝子の変異と関連している可能性があり、甲状腺細胞(ホルモン産生濾胞上皮細胞)による成長の増加とホルモン産生の増加につながります。
一般に、現在約30の点変異が甲状腺自律性の発達に関連しています。 影響を受けた甲状腺組織の自律性の追求は、おそらく、ヨウ素含有造影剤または消毒剤の形での高用量ヨウ素の外因性供給、ならびに甲状腺機能亢進症(過活動甲状腺)の発生を引き起こす可能性のある薬物(アミオダロンを含む)によっても触媒されます。
症状、病気、徴候
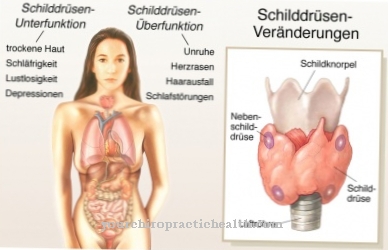
甲状腺自律神経は、非常にゆっくりと、そして長期間にわたって発達します。多くの場合、症状は高齢者にのみ気づかれます。ここで典型的なのは結節性甲状腺腫の形成であり、これは気管および食道の狭窄のために呼吸および嚥下困難を引き起こす可能性もあります。
甲状腺の機能的な位置によっては、甲状腺機能亢進症の症状が発生することがあります。したがって、甲状腺の自律性は無症候性または重大な症状を伴う場合があります。甲状腺ホルモンは細胞の正常な機能に不可欠です。過剰に代謝に悪影響を及ぼし、交感神経系の機能を悪化させます。これは様々な体のプロセスをスピードアップし、アドレナリンの過剰摂取が血中に検出されます。
これらの症状には、特に上腕と大腿部の緊張、過敏、発汗の増加、心臓の鼓動、震えている手、不安、睡眠障害、皮膚の薄化、細かいもろい髪、筋肉の脱力などがあります。下痢を伴う排便が頻繁に起こることもあります。
食欲が強いにもかかわらず、体重減少は、時には重大な場合があります。甲状腺機能亢進症の人の10%が体重増加を経験しますが、嘔吐が発生することがあります。女性の場合、月経の流れは頻度と期間が異なり、通常よりも頻度が低いか、周期が長くなります。
診断とコース
の診断 甲状腺の自律性 多くの場合、甲状腺機能亢進症を除外し、甲状腺機能を評価できるようにするために、血清中のTSH値を決定することから始めます。 TSH値が低下すると、通常、末梢甲状腺ホルモンであるチロキシン(T4)とトリヨードチロニン(T3)のパラメーターも測定されます。
さらに、甲状腺のボリュームだけでなく、形態学的または結節性の変化を超音波検査の範囲内で検出できます。甲状腺の自律性の診断は、ヨウ素131またはTc99m-ペルテクネテートが投与されたシンチグラフィーによって最終的に確認されます。これは、影響を受けた甲状腺領域に蓄積し、影響を受けた領域をシンチグラムで表示します。鑑別診断では、自己抗体検査を使用して甲状腺の自律性とグレーブス病を区別する必要があります。
甲状腺の自律性は不治ですが、適切な時期に診断され、治療が早期に開始されれば、予後は良好です。治療せずに放置すると、潜在的な甲状腺機能亢進症および過剰なヨウ素摂取を伴う甲状腺の自律性が、甲状腺毒性の危機(生命を脅かす代謝障害)につながる可能性があります。
合併症
甲状腺の自律性はさまざまな合併症を引き起こす可能性があります。発生する典型的な呼吸困難および嚥下困難は、息切れおよび誤嚥につながる可能性があり、どちらもさらなる合併症に関連しています。体重減少は脱水症状や欠乏症を引き起こす可能性があります。これは肉体的および精神的なパフォーマンスの低下につながり、多くの場合、精神的な苦しみにもつながります。
内側の落ち着きのなさは、抑うつ気分や不安障害の形成に貢献しています。甲状腺の自律性が未治療のままである場合、慢性的な胃腸の不調が発生する可能性があります。結腸嚢胞はめったに形成されないか、胃癌さえ発症します。同時に、心不整脈が発生する可能性があり、これは、患者が以前から存在している状態である場合、心臓発作を引き起こし、場合によっては患者の死亡を招く可能性があります。
骨は慢性的な経過で損傷することもあります-骨粗しょう症と炎症性骨疾患が発生します。治療の種類によっては、治療中に合併症が発生することもあります。放射性ヨウ素療法は、消化器系の愁訴に関連し、循環障害、脱水症、疲労感を引き起こすことがよくあります。甲状腺の除去は、とりわけ、アレルギー反応、感染症、しわがれ声、嚥下困難を引き起こす可能性があります。心停止は非常にまれに起こります。
いつ医者に行くべきですか?
甲状腺の自律性は常に医師の治療を受けなければなりません。それは自分自身を癒すことができない深刻な病気です。さらなる合併症や不満を防ぐために、甲状腺自律性の場合は常に医師に相談する必要があります。早期の診断と治療は、病気の進行に常に良い影響を与えます。関係者が嚥下困難を抱えている場合は、医師に相談することができます。これはまた、呼吸困難につながる可能性があります。
ほとんどの場合、これらの症状は特別な理由なしに現れ、自然に消えることはありません。さらに、甲状腺機能亢進症はしばしば甲状腺自律性を示し、調査する必要があります。多くの場合、下痢、睡眠障害、または不安症もあります。これらの不満も、しばしば甲状腺の自律性を指しており、医師による治療が必要です。 一般開業医を訪問することができます。その後、専門医がさらに治療を行います。
治療と治療
治療する 甲状腺の自律性 疾患の重症度と進行に応じて、さまざまな治療法が利用できます。代謝が甲状腺機能正常であり、正常なホルモン産生であり、臨床症状がない場合、甲状腺の自律性はしばしば容易に観察されます。そのため、特に甲状腺腫の場合は、レボチロキシンまたはレボチロキシンとヨウ化物の組み合わせによる予防療法を検討する必要があります。
潜在的な甲状腺機能亢進症が検出されると、心臓(心房細動)および骨(骨粗しょう症)に長期的な悪影響を与える可能性があるため、治療措置は確実に開始されます。この目的のために、個々の機能的状況に適応させた甲状腺機能低下薬(カルビマゾール、プロピルチオウラシル、チアマゾール)を使用して、ホルモン産生を抑制し、甲状腺機能を正常化します。
甲状腺の自律性は寛解を示さず(退行)、甲状腺毒性の危機のリスクが高まるため、自律神経組織領域が根絶される決定的な治療法(放射性ヨウ素療法、甲状腺切除)が選択されるまで、甲状腺機能低下療法はほとんどの場合、一時的な橋としてのみ使用されます。適用されました。
頸部からのアクセスによる切除中に自律組織領域が外科的に除去されますが、経口投与された放射性ヨウ素131は通常、放射性ヨウ素療法で罹患者の死を引き起こします。これは、多巣性または播種型の甲状腺自律性および甲状腺腫形成に特に推奨されます組織。
防止
ある 甲状腺の自律性 ほとんどの場合、これは永続的なヨウ素欠乏症に起因する可能性があり、病気や臓器の成長、結節と甲状腺腫の形成はヨウ素の十分な摂取によって防ぐことができます。長期的な欠乏、したがって甲状腺の自律性を防ぐために、1日あたりのヨウ素量は180〜200マイクログラムが推奨されます。
アフターケア
甲状腺の自律性は機能亢進を促進します。内因性ホルモンの産生が妨げられます。身体的な不満が結果です。ヨウ素製剤の早期割り当ては自律性を打ち消します。過活動の甲状腺に対抗するために、フォローアップケアが推奨されます。さらに、コールドノードは定期的にチェックする必要があります。
著しく拡大した組織または熱い結節の発生には手術が必要です。変性した領域は甲状腺から取り除かれます。ホルモンのバランスを安定させることを目的としています。甲状腺値は再び正常範囲にあるはずです。甲状腺の自律性は、体重減少、動悸、心理的不満につながります。嚥下困難および呼吸困難は甲状腺結節によって引き起こされます。
また、多くの患者は首に圧迫感を訴えます。医師は症状を薬で治療します。アフターケアの一環として、彼は効果をチェックします。必要に応じて、より適切な薬を処方したり、投与量を変更したりします。甲状腺手術の場合、有名な術後フォローアップチェックが適用されます。患者は退院するまでクリニックに残ります。
これでアフターケアも終わります。手術が成功した後でも、医師は甲状腺のサイズをチェックします。血液検査はホルモンレベルに関する情報を提供します。症状が再発すると、治療とアフターケアが再開されます。異常な所見がある場合は、別の操作が必要です。または、ヨウ素療法が有効です。
自分でできる
甲状腺の自律性の場合、影響を受ける人は、ヨウ素を含む食物を通じて生物を強化することができます。蔓延しているヨウ素欠乏を自然な方法で減らすために、藻類、タラ、ハドック、またはセイスの摂取が推奨されます。さらに、ニシン、キノコ、ブロッコリーの定期的な摂取はメニューにあるはずです。ピーナッツとカボチャの種は、生物へのヨウ素の供給を増やすのにも役立ちます。
食事は定期的にヨウ素化塩で味付けする必要があります。ほうれん草や脂肪の牛乳などの食品にもヨウ素の割合が増加しているため、甲状腺が自律的である場合、病気の進行にプラスの影響を与える可能性があります。
しかし、合併症や副作用を避けるために、不寛容は摂取前にチェックする必要があります。嚥下の困難を減らすために、咀嚼過程で食品が十分に噛まれていることを確認してください。歯の研削プロセスを最適化し、改善する必要があります。体重をモニターして、望ましくない体重減少が発生しないようにし、起こり得る欠乏症状を軽減できるようにすることが重要です。
不安を軽減するためにメンタルテクニックが推奨されます。自己訓練、瞑想、ヨガは、関係者の精神力に強い影響を与えます。彼らはまた、ストレス要因を減らし、幸福を促進します。


.jpg)











.jpg)