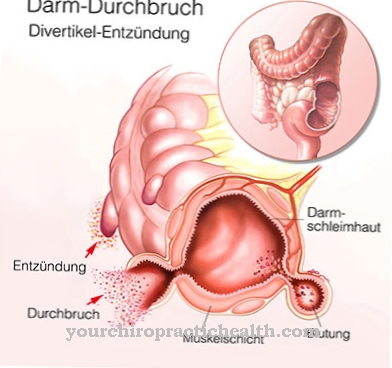
の 発作性夜間血色素尿症 (PNH)は遺伝的であるが、人生の後半でのみ獲得される、造血細胞のまれで深刻な疾患です。それは体細胞突然変異なので、生殖細胞は影響を受けません。治療せずに放置すると、主に複数の血栓症の発症により、疾患が致命的になる可能性があります。
発作性夜間血色素尿症とは何ですか?

©blueringmedia-stock.adobe.com
の 発作性夜間血色素尿症 造血細胞のしばしば困難な病気です。それは溶血、血栓形成および血球の形成の減少を特徴とする。個々またはすべての血液系細胞が影響を受ける可能性があります。
PNHのすべての患者は溶血の症状を示しますが、他の症状は非常に変動します。致命的な結果は、症例の約35%で発生する可能性があり、これは主に発生する多数の血栓によって引き起こされます。継続的な溶血は慢性的な貧血を引き起こし、それには極度の疲労状態が伴います。
病気を治すことはできませんが、それは治療的にうまく管理することができます。生涯にわたる一貫した治療により、通常の平均余命で良好な生活の質が達成されます。 PNHの有病率は人口100万人あたり約16と推定されているため、非常にまれな疾患の1つです。
原因
発作性夜間血色素尿症は、PIG-A遺伝子の体細胞変異によって引き起こされます。この遺伝子はX染色体上にあり、酵素N-アセチルグルコサミニルトランスフェラーゼのコード化に関与しています。 N-アセチルグルコサミニルトランスフェラーゼは、いわゆるグルコシルホスファチジルイノシトールアンカー(GPIアンカー)の形成を触媒します。これにより、保護タンパク質が血液細胞の細胞表面に確実に固定されます。
これらには、タンパク質CD55およびCD59が含まれます。それらは造血細胞の細胞膜に固定されているため、補体系として知られている免疫系の一部による攻撃から保護します。これらのアンカータンパク質が存在しない場合、造血幹細胞と血球が破壊されます
溶血の増加に加えて、形成される血球も少なくなります。顕著な慢性貧血があります。同時に、血栓症は身体の多くの部分で発生し、危険な場合があります。 PNHは、特に25歳から45歳の間で初めて発生する後天性疾患です。
根本的な遺伝子変異は誕生以来存在していません。それは、多能性造血幹細胞内のPIG-A遺伝子の体細胞変異から生じます。それ以外の場合、家族や親戚でPNHの症例は見つかりません。生殖細胞は影響を受けないので、この病気は子孫に受け継がれません。
症状、病気、徴候
発作性夜間血色素尿症の主な症状は慢性溶血であり、体細胞変異により、いわゆるモザイクが存在します。健康な血液細胞と欠陥のある血液細胞の両方があります。アンカーの欠落により、すべての変異血液細胞は補体系からの保護を失い、破壊されています。
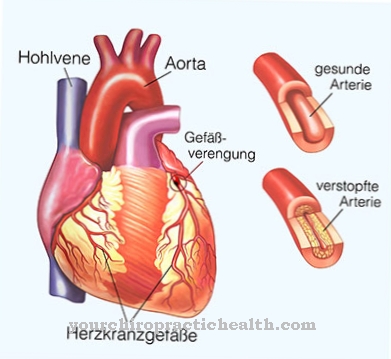
罹患した赤血球は特に影響を受ける。しかし、最も危険な症状は、静脈系と動脈系の両方での血栓症の傾向です。これは、PNH患者の約50%に当てはまります。血栓症は、ほとんどの死亡の原因でもあり、影響を受けた人の3分の1に影響を与えます。
さらなる症状は、激しい疲労(疲労)、腹部のけいれん、頭痛、嚥下障害、吐き気、胸の痛み、背中の痛み、または勃起不全です。痛みは小さな血栓によって引き起こされます。それらは軽度または非常に強く、アヘン剤を鎮痛剤として投与する必要さえあります。
痛みは、放出されたヘモグロビンに結合する一酸化窒素(NO)の欠如によっても説明されます。 NOは平滑筋の弛緩の原因であるため、NOの欠如はそこでの緊張のレベルの増加につながります。病気の重症度は、変異によって影響を受ける血統の数にも依存します。血液の免疫細胞が同時に変異すると、免疫系も著しく弱まります。
診断と疾患の経過
診断中、フローサイトメトリーを使用して、保護タンパク質の存在について血液細胞が検査されます。この方法は、補体系からの保護が不足している細胞を識別するために使用できます。赤血球または顆粒球などの少なくとも2つの細胞株に保護因子がない場合、明確な診断が下されます。
合併症
最悪の場合、この病気は関係者の死につながる可能性があります。ただし、原則として、これは、関係者が防止されなかった複数の血栓症に罹患している場合にのみ発生します。血栓症を発症するリスクは患者で著しく増加します。ほとんどの場合、これらは患者の死の原因でもあります。
影響を受ける人々は、さまざまな場所で発生する痛みに苦しんでいます。これは頭や胃の痛みにつながります。多くの場合、背中に広がる胸の痛みもあります。男性はまた、病気による勃起不全に苦しむことができます。さらに、永続的な吐き気や嚥下困難があります。多くの場合、通常の鎮痛剤では痛みを緩和するには不十分です。
影響を受ける人々の生活の質は、病気によって著しく低下します。 治療は合併症なしに行われます。輸血や幹細胞移植の助けを借りて、症状を軽減することができます。しかしながら、患者の平均余命は、通常、病気のために減少します。
いつ医者に行くべきですか?
この病気は常に医師の診察と治療が必要です。治療を行わないと、通常、疾患が血栓症の発症につながるため死に至ります。影響を受けた人々は、常に病気を直接指すわけではない様々な病気に苦しんでいます。頭や胃の痛みが起こり、吐き気や背中の痛みが伴います。効力障害は、しばしばこの病気を示すことができます。症状が持続し、自然に治まらない場合は、必ず医師の診察が必要です。
痛みは非常に激しく、影響を受ける人は意識を失う可能性があります。免疫系の衰弱もこの疾患を示している可能性があります。風邪やその他の感染症が頻繁にある場合は、医師にも相談してください。病気の最初の診断は一般開業医が行うことができます。ただし、さらなる治療には専門医が必要です。病気が平均余命の減少につながるかどうかは、一般に予測できません。
治療と治療
PNHの治療法はありません。しかし、生活の質を改善できるいくつかの支持療法があります。まず、慢性貧血のため、定期的な輸血または赤血球濃縮液の輸血が必要です。葉酸またはビタミンB12は、血液の形成を促進するために推奨されます。
感染症は溶血性の危機を引き起こす可能性があるため、感染症は早期に発見し、抗生物質で治療する必要があります。ステロイドの短期使用は溶血の危機を軽減することができます。ただし、ステロイドは永久に投与してはなりません。激しい痛みには鎮痛剤による治療が必要です。
血栓症が発生した場合は、抗凝固剤としてクマリンが永久的に投与されます。発作性夜間血色素尿症を治癒する唯一の真の可能性は幹細胞移植ですが、これはかなりのリスクを伴うため、この治療法は非常に重篤な場合にのみ考慮できます。
エクリズマブという薬で良い経験ができました。これらは、補体系の補体因子C5を不活性化する遺伝子操作されたモノクローナル抗体です。これは、保護されていない血球への攻撃を防ぎます。
見通しと予測
発作性夜間血色素尿症では、予後は困難です。この後天性血液疾患の臨床像は非常に異なる場合があります。予後はより穏やかな形態の方が陽性です。重度の幹細胞損傷の場合、幹細胞移植がしばしば延命する唯一の方法です。この病気は骨髄の遺伝子変異に基づいているため、治療法はありません。
発作性夜間血色素尿症は対症療法でのみ治療できます。症候性コースと無症候性コースの治療は区別されます。無症候性発作性夜間血色素尿症の患者には、予防的抗凝固薬が投与されます。症候性の患者では、エクリズマブと呼ばれる抗体による治療と他の支援策との併用により、症状を軽減することができます。
骨髄移植も治療の選択肢の1つですが、移植前に免疫系のスイッチを切る必要があるため、リスクが高くなります。結局、幹細胞の変化の重症度が予後の良し悪しを決定します。罹患した患者の半数は、診断を15年経過しても生存しません。
過去において、発作性夜間血色素尿症の予後は、今日よりも悪かった。現代の治療法は、症候性タイプの疾患の予後を大幅に改善しました。それにもかかわらず、それは良いとは言えません。影響を受けた人々の生存時間と生活の質は、以前よりも今日は良くなっています。
防止
発作性夜間血色素尿症の予防は不可能です。しかし、すでに病気の人は溶血の危機を引き起こさないように感染症から身を守る必要があります。エクリズマブによる長期治療は、PNHの症状を防ぎ、通常の平均余命を可能にします。
アフターケア
発作性夜間血色素尿症は遺伝病であるため、現在のところ原因となる治療法はありません。冒された患者が無症候性であるならば、人は最初に待つか、治療を控えるべきです。予防的に考慮できるのは経口抗凝固療法のみです。
凝固パラメータは常に監視する必要があります。したがって、フォローアップケアとは、疾患の複数の症状に対する支持療法の管理とモニタリングを指します。血液成分の変化と結果として生じる症状を防ぐために、VitB12と葉酸の血中値の長期モニタリングが必要です。 VitB12または葉酸のこれらの欠乏は、薬物療法で置き換えることができます。
感染症を早期に発見するには、定期的な血球計算が必要です。グルココルチコイドを投与する場合は、複数の治療モニタリング対策を講じる必要があります。コルチゾンの長期使用は骨の脱灰につながる可能性があるため、これは骨粗しょう症の発症を促進します。カルシウムとVitDは予防的に投与する必要があります。
血糖値や血圧の上昇も治療中に発生する可能性があるため、これらのパラメーターも定期的にチェックされます。経口抗凝固療法による治療が使用される場合、定期的な凝固パラメーターがチェックされます。クマリンを服用するときは、他の薬物との薬物動態学的相互作用に注意することが不可欠です。 モノクローナル抗体を用いた治療でも、必要に応じて医学的に介入するために、副作用の発生を常に観察する必要があります。
自分でできる
病気は遺伝的欠陥に基づいているので、患者の親族は彼らの遺伝的素因の制御を独立してそして独立して始めるべきです。
長時間硬直した姿勢を保つと血栓症が起こりやすくなるため、筋骨格系のチェックを行う必要があります。長時間立ったり、しゃがんだり、座ったりしないでください。さらに、循環系はさまざまなリラクゼーション運動を通じて日常生活の中でサポートされるべきです。このようにして、血液のうっ血を回避することができ、生体内の血管がつまむことはありません。
ニコチンや薬物など、血液系に副作用のある有害物質を摂取しないでください。すでに病気が発生している場合は、準備のリスクをチェックし、治療担当医師と相談する必要があります。場合によっては、治療計画の変更が必要になります。 疲労感、疲労感、睡眠の必要性の増加が発生した場合、関係者は自分の体からの信号に十分に反応する必要があります。後遺症や合併症の恐れがあるため、生物に過度のストレスをかけないでください。
健康感の変化や症状の増加については、直ちに医師と相談してください。発作性夜間血色素尿症は、治療せずに放置すると生命にかかわる状態につながる可能性があります。したがって、自助策が効果的でない場合は、医師との相談が不可欠です。

.jpg)