なので 拡張期 これは、心臓の弛緩期に付けられた名前で、リーフレットバルブが開いた初期の充填期に、心房から心室に血液が流れます。それに続く後期充填相では、心房の収縮により、さらなる血液が積極的にチャンバー内に輸送されます。その後の収縮期では、心筋の収縮により、血液がチャンバーから循環循環および肺循環に送り出されます。
拡張期とは何ですか?

2つの心腔(心室)の弛緩および充満期である拡張期に続いて、心腔の収縮期、緊張期、収縮期および排出期が続きます。拡張期と収縮期は共に、(ほぼ)定期的に繰り返される完全な一連の心拍を形成します。
心臓のリズムは、完全な心拍シーケンス内の心筋の収縮フェーズと弛緩フェーズの時系列で示されます。健康な人では、心電図(EKG)を使用して測定できる特定のパターンに従います。安静時の1分あたりの反復率は、体力と年齢に応じて約60〜70ビートです。
心臓の2つの心房は、心室のリズムと位相がずれている同等のリズムを通過します。心室の拡張期の間、心房は収縮期を通過し、逆も同様です。心室の拡張期は3つの主要な段階に分けることができます。それは、収縮期の直後の弛緩期から始まります。リラクゼーションまたはリラクゼーション段階では、4つの心臓弁すべてが一時的に閉じます。その後の初期の充填段階では、左心房と左心室、または右心房と右心室の間の接続を作成する2つのリーフレットバルブが開きます。血液は心房から心房に流れ込みます。
その後の心房の収縮期には、心房から心房にさらに大量の血液が積極的に送り出されます。
機能とタスク
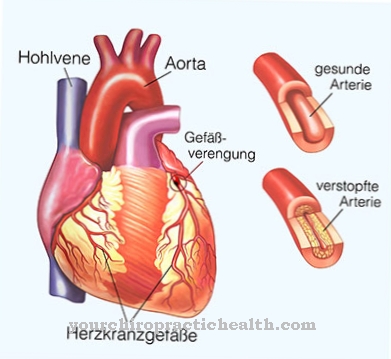
必要な血液循環は、収縮期と拡張期の心拍シーケンスによって維持されます。肺静脈からの酸素が豊富な血液は、大動脈である大動脈にポンプで送られ、体静脈から酸素が乏しい血液が肺動脈にポンプで送られます。
チャンバーの主なフェーズはほぼ平行に実行され、右心房の洞結節によって電気的に開始されます。電気収縮インパルスは、収縮期の開始に応じて反応するAV結節、Hisとプルキンエ線維の束を介して心室筋に到達します。
拡張期と収縮期は、互いに独立して行うことができないため、実際には1つの単位と見なす必要があります。心筋細胞は、収縮期の後の再分極に約100ミリ秒の短い時間を必要とするため、拡張期の弛緩期は次の収縮期の必須条件であり、新しい収縮パルスを受信するための前提条件です。
拡張期は、チャンバーを血液で満たす責任があります。チャンバーが以前に大動脈、大動脈、肺動脈に送り込んだ血液ではなく、静脈血であることを確認するには、拡張期全体で2つのポケット弁、肺動脈弁、および大動脈弁を閉じ、閉じたままにする必要があります。滞在。
2つのポケットフラップは逆止弁の原理で機能するため、動脈内の残存血圧、拡張期血圧がチャンバー内の圧力を超えると、パッシブは受動的に閉じます。 収縮期の圧力が上昇している間、チャンバー内の血圧は動脈内の拡張期圧を超えており、チャンバーが再び開いて血液が動脈に送り込まれます。
心拍数は、体の要件、特に筋肉に応じて、1分あたり約60〜最大200ビートの範囲で調整できます。ただし、拡張期と収縮期の連続の混乱はすぐに生命を脅かす可能性があるため、心臓のリズムが大きく自立するように進化し、2つの置換システムを含む独自の電気刺激生成と、修正された心筋細胞を介した独自の刺激伝達が発生します。
病気と病気
動脈血圧は、収縮期と拡張期の別々の値で構成されています。通常の値は約80 mmHg(拡張期動脈血圧)から120-140 mmHg(収縮期動脈血圧)までです。心血管系が反応する物理的ストレスの増加に伴う要件プロファイルの変化により、逸脱が発生する可能性があります。
拡張期の動脈の「残圧」は、主に身体的要求、ホルモン状態、動脈血管壁の弾性、心室筋の厚さと弾性、および肺動脈弁と大動脈弁の機能に依存します。 主に自律的に制御された心拍リズムの一連の段階は、動脈の拡張期血圧にも影響を与える可能性があります。
血圧や心拍数に影響を与える1つ以上の臓器の機能不全が症状や不満につながる可能性があることは、多数の影響因子がすでに示唆しています。発生する最も一般的な問題の1つは、不整脈です。これは、心拍フェーズの一種の機能障害を引き起こします。最もよく知られている不整脈は、いわゆる心房細動であり、これは通常、慢性的な高血圧によって引き起こされます。

心房細動は通常、毎分約150ビートという永続的に高い脈拍数で現れ、それによって心房は完全に無秩序な方法で血液を「無秩序に」動かすことができます。これは、パフォーマンスの大幅な低下と血栓の形成のリスクに関連し、脳卒中を引き起こす可能性があります。心室細動とは対照的に、心房細動はすぐに生命を脅かすわけではなく、通常は薬物療法(ベータ遮断薬)と心電変換(電気ショック)で治療できます。