で 脳血管攣縮 血管のけいれんによって引き起こされる、脳動脈の突然の狭窄です。これにより、脳への酸素供給が不十分になる可能性があります。治療はしばしば困難です。
脳血管攣縮とは何ですか?
の 脳血管攣縮 脳動脈の血管のけいれんが特徴です。主な原因の1つはくも膜下出血として知られているものです。しかし、中毒、薬物乱用、薬物消費もこの血管のけいれんを引き起こす可能性があります。脳血管攣縮の結果は、酸素の供給不足による脳梗塞(脳卒中)である可能性があります。
これは、脳出血に起因する出血性脳梗塞とは対照的に、虚血性脳卒中と呼ばれています。脳血管攣縮は数週間続く可能性があり、治療が困難です。この血管のけいれんの結果は、その強さに依存します。
致命的な場合や、重度の障害を引き起こす場合があります。ただし、より無害なコースも可能です。クモ膜下出血では、脳血管攣縮は間違いなく深刻な合併症であり、脳出血の予後を悪化させます。
原因
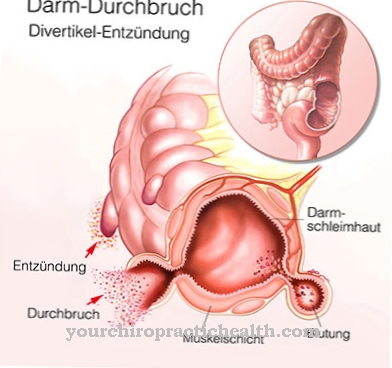
ほとんどの場合、脳血管攣縮はくも膜下出血の一部として発症します。これにより、脳のクモ膜(クモの巣の皮膚)の血管から脳液に出血します。出血は通常、動脈瘤の形の先天性血管奇形の結果です。
血液の溶血は、おそらく大脳動脈のけいれんを誘発する物質を生成します。他の病気や中毒も脳動脈の血管けいれんを引き起こす可能性があります。 1つの例は、麦角アルカロイドによる中毒(麦角症)です。メタンフェタミンやコカインなどの物質もリスクをもたらします。
したがって、薬物または薬物乱用はしばしば脳血管攣縮を引き起こします。薬物治療による医療対策も同様です。血管のけいれんが発生する正確なメカニズムはまだわかっていません。一方で、くも膜下出血後の血液の溶血中に生成される物質が動脈を収縮させると考えられています。
これらの物質はプロスタグランジンとセロトニンです。彼らは血管収縮効果があります。溶血の分解生成物を介したNOの結合の増加は、さらなる理由として説明されています。 NO(一酸化窒素)は血管拡張薬として知られています。 NOの欠如は、対応する動脈の狭窄を促進します。
出血部位での炎症反応も血管攣縮の一因となり得る。くも膜下出血はすでにいわゆる出血性脳卒中を表しています。脳血管攣縮は、血液の量に依存する追加の合併症です。次に、二次性虚血性脳卒中を引き起こす可能性があります。
症状、病気、徴候
基礎疾患と実際の脳血管攣縮の両方で同様の症状が発生します。主な症状は、無意識につながる可能性のある壊滅的な頭痛です。さらに、病的落ち着きのなさ、吐き気、嘔吐、錯乱状態、光や騒音に対する過敏症があります。
数週間にわたって、頭痛を消滅させる激しい頭痛発作が繰り返されますが、それはそれほど深刻ではない頭痛によって中断されます。非常に重篤な症例では、麻痺およびその他の神経学的障害を伴う二次的虚血性脳卒中が発症します。
脳血管攣縮がくも膜下出血の一部として発生する場合、これは通常、出血の開始後4日目に発生します。この場合、患者の全身状態と予後を悪化させるのは合併症です。
診断と疾患の経過
脳血管攣縮の証拠は、血管造影法を介して行うことができます。血管造影は、血管やリンパ管の放射線学的表現です。造影剤を注入し、血管のX線を撮影します。
血管造影法は、長い間行われており、それゆえ完璧にされてきたため、現在、血管造影の点でCTおよびMRT検査よりも優れています。クモ膜下出血後、超音波検査も最初の10日以内に行われ、切迫した脳血管攣縮をすばやく特定します。
この方法には副作用はありません。すべての症状がくも膜下出血を示唆しているが、CTスキャンが確定的でない場合、腰椎穿刺(脳液の除去)を行うことができます。その後、酒の血液が検査されます。
合併症
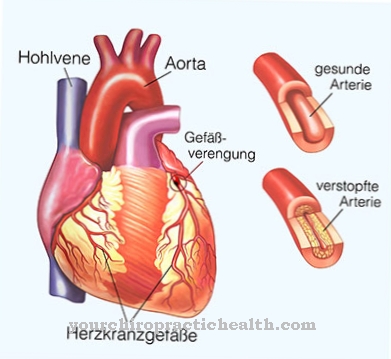
脳血管攣縮は、脳出血(くも膜下出血)、中毒、薬物乱用、または特定の医療措置の過程で発生する可能性のある合併症です。動脈性脳血管の血管けいれんです。対応する血管が収縮し、脳への血液供給を危険にさらします。
その結果、脳の特定の領域が死ぬ可能性があります。この場合、それは脳梗塞または虚血性脳卒中と呼ばれます。したがって、脳血管攣縮は常に基礎疾患の全身状態と予後を悪化させます。いくつかの脳血管攣縮さえ発生することができるより長い段階の病気があります。
これは、とりわけ、脳のくも膜下出血に適用されます。この場合、クモ膜下腔に入った血液の溶血によってけいれんが引き起こされます。ただし、動脈の収縮は不十分にしか治療できません。脳血管攣縮のリスクがある場合、血管筋を弛緩させるために薬物ニモジピンが通常使用されます。これは血管のけいれんを防ぐのに役立ちます。
しかし、それは常にうまくいくとは限りません。ただし、血管けいれんがすでに発生している場合は、けいれんが自然に解消するまで待つことをお勧めします。通常、どのような長期的な損傷が発生するかを予測することはできません。これは、とりわけ、血管けいれんの強さ、影響を受ける脳の領域、および対応する脳梗塞のサイズに依存します。
いつ医者に行くべきですか?
突然の健康への悪影響が懸念の原因となります。短期間に行動や性格に変化がある場合は、医師の診察を受けてください。光やノイズなどの外部刺激に対する感度も、生物の警告信号です。原因を明らかにするために医学的検査が必要です。したがって、関係者が健康の変化を経験したらすぐに医師の訪問が必要です。落ち着きのなさ、吐き気、嘔吐またはめまいは、既存の病気のさらなる兆候です。
混乱状態が発生したとき、麻痺が発生したとき、または意識不明が発生したときは、できるだけ早く行動する必要があります。緊急の場合は、救急車サービスに注意を喚起する必要があり、立ち会う人は応急措置をとる必要があります。そうしないと、深刻で生命にかかわる合併症を引き起こす可能性があります。頭痛、頭の中の圧迫感、および生物の一般的な機能活動の障害は、医師に提示されなければなりません。
見当識障害や記憶の変化が起こった場合、関係者は医療支援を必要とします。病気の感じ、全身倦怠感またはびまん性、不可解な不満も医師が調べて治療する必要があります。既存の健康上の異常が増加している場合、または特に頭痛が長期間続く場合は、医師が必要です。関係者が彼の通常の毎日の義務を果たすことができない場合、彼は医療支援を求めるべきです。
治療と治療
既存の脳血管攣縮は治療が困難です。ほとんどの場合、ニモジピンによる薬物治療が選択肢となります。くも膜下出血における血管攣縮の予防における効果は、いわゆるカルシウム拮抗薬としての薬剤が動脈の筋肉の強い領域を落ち着かせるので最良です。
ニモジピンは錠剤または静脈内投与されます。有効成分はその脂溶性のために脳に蓄積します。ただし、脳血管攣縮が発生した場合でも、いわゆるトリプルH療法を使用するオプションがあります。
この療法には、動脈血管の収縮を回避または軽減するための、血液量増加、高血圧および血液希釈の3つのポイントが含まれます。さらに、血流と血圧が上昇します。血液を薄くする対策も施されています。呼吸と循環器系への影響を最小限に抑えるには、手順を非常に厳密に制御することが重要です。
防止
多くの場合、特にくも膜下出血に関連して、脳血管攣縮は予測できません。これらは脳の動脈血管の先天性奇形に基づいて発生します。しかし、血液量減少と高血糖値は、考えられる危険因子です。
血液量減少では、血液または体液の損失により、循環中の血液が少なすぎます。血糖値が高いと、尿の排出量が増えるため、体液が失われることがあります。したがって、一般的に、健康的なライフスタイルは糖尿病のリスクと脳血管攣縮のリスクを低下させます。
アフターケア
脳血管攣縮のフォローアップ治療は、その状態に至った根本的な状態に依存しています。脳内出血が脳血管攣縮の原因であった場合、これは持続的かつ永続的に治療する必要があります。抗凝固薬の投与に加えて、脳への外科的介入も必要になる場合があります。
また、脳の血管の新しい異常を早期に認識して治療するために、MRIやCTによる定期的な脳の画像検査を行う必要があります。高血圧の場合は、脳内の再出血のリスクを減らすために、薬物療法も行う必要があります。喫煙と飲酒は完全に止めなければなりません。
中毒が脳血管攣縮の発症につながった場合、これを治療し、継続的に監視する必要があります。新たな中毒は血でしか検出できないため、これには定期的に血価のチェックが必要です。薬物または薬物が脳血管攣縮の発症の原因であった場合、それらはいかなる状況下でも摂取されてはなりません。
投薬は永久に中止されるべきです。他の薬に切り替える必要があるかもしれません。薬物中毒がある場合は、脳血管攣縮の再発を防ぐために離脱が必要です。さらに、脳血管攣縮の結果として慢性神経疾患が発症する可能性があるため、個別に治療する必要があります。
自分でできる
脳血管攣縮では、自助措置では回復や治癒を開始するには不十分です。むしろ、最初の健康障害が発生したらすぐに医師と協力する必要があります。
一般的な機能障害、認知処理の異常またはびまん性倦怠感がある場合は、医師に相談することをお勧めします。脳活動の障害があるとすぐに、影響を受ける人、その親族、および治療医の間の信頼関係を強化する必要があります。既存の障害、それらの原因、およびその後の経過を十分に解明することが重要です。既存の健康に関する知識を深め、拡大する必要があります。これに対する責任は、治療する医師だけにあるのではありません。
患者とその親族はまた、基本的な医学知識を拡大する機会を独自に求めなければなりません。多くの場合、今後の治療方針に関する重要な決定は、短期間で行わなければなりません。したがって、紛争や不一致を回避し、監督スペシャリストと率直に協力して作業することが特に重要です。
さらに、健康的なライフスタイルは、一般的に次のコースに有益です。可能であれば、食事を管理し、最適化する必要があります。また、事前に実施されている予防検査を定期的に実施してください。これにより、早期診断の可能性が高まります。

.jpg)