ヒポキサンチンはプリン逸脱体であり、核酸塩基として結合した形態と遊離形態で提供されます。 B.尿中。また、腺や骨髄にも見られます。アデニンの脱アミノ生成物として、ヒポキサンチンは尿酸とキサンチンに酸化されます。それほど頻繁ではありませんが、核酸の基本構造を形成します。
ヒポキサンチングアニンホスホリボシルトランスフェラーゼとは何ですか?
四量体酵素はヒポキサンチンとグアニンから形成されます ヒポキサンチングアニンホスホリボシルトランスフェラーゼ.
テトラマーは、4つの類似したビルディングブロック、より正確にはモノマーで構成される高分子です。酵素は真核生物のプリン代謝において最も重要なものの1つであり、遺伝子の変化に敏感であり、特定の代謝性疾患で発現する遺伝子変異を介してヒトに逸脱を引き起こす可能性があります。これはzです。 B. Lesch-NyhanおよびKelley-Seegmiller症候群。
機能、効果、タスク
酵素ヒポキサンチン-グアニン-ホスホリボシルトランスフェラーゼは、プリン代謝とそのエネルギー効果を高めます。
これは、プリンに構造的に由来する核酸であるプリン塩基に基づいています。これらは、水素結合を介して他の塩基に付着するキサンチン、ヒポキサンチン、アデニン、グアニンです。このような結合は、DNAの二重らせんと複製に大きな影響を与え、タンパク質の生合成に役割を果たします。
プリン塩基は2つの酵素でリサイクルできます。ヒポキサンチングアニンホスホリボシルトランスフェラーゼに加えて、これはアデニンホスホリボシルトランスフェラーゼです。どちらもホスホリボシル残基を介してヌクレオチドを形成します。これは、DNAとRNAの両方で核酸の基本的なビルディングブロックです。この分子は糖、塩基、リン酸塩から成り、細胞の重要な調節機能を制御します。蓄積中、ATPが節約され、尿酸の形成が減少します。
プリン塩基がリサイクルされる場合、それはサルベージ経路と呼ばれます。これは、生体分子合成が分解生成物から生じる代謝経路の総称です。微生物は独自のリサイクルプロセスを実行し、プリン塩基の約90%が再利用され、10%が実際に排泄されます。これは、プリン塩基リサイクルの効率とヒポキサンチン-グアニンホスホリボシルトランスフェラーゼの重要性を示しています。
教育、発生、特性および最適値
HPRT遺伝子に変異が生じると、サイズとアミノ酸が変化する可能性があります。これは、追加のDNA配列またはヌクレオチドの組み込みである可能性があり、その結果、それぞれの遺伝子にコードされている遺伝子産物の誤った生成、または配列全体の削除にさえつながります。 zです。 B.アミノ酸配列を変えると痛風などの病気が発生する。
遺伝的欠陥の結果としてのレッシュ・ナイハン症候群などの代謝性疾患は特に深刻です。これは、x連鎖劣性遺伝で受け継がれます。つまり、主にX染色体が1つしかない男性に影響します。遺伝的欠陥は女性に存在する可能性がありますが、両方のX染色体が影響を受ける場合にのみ疾患として発生します。これは比較的まれです。ほとんどの場合、2番目のX染色体は最初のX染色体の欠陥を補います。
あなたはここであなたの薬を見つけることができます
b膀胱と尿路の健康のための薬病気と障害
この症候群は、ヒポキサンチングアニンホスホリボシルトランスフェラーゼの欠乏として現れます。酵素は遺伝的欠陥のために生産されません。変異とグアニンおよびヒポキサンチン塩基のリサイクルと変換の欠如のために、体によって蓄積および排泄されなければならないプリン塩基の蓄積があります。
分解は、尿酸に変換され、腎臓を介して排泄される中間生成物キサンチンを介して行われます。 このプロセスが制限されている場合、関節の領域に尿酸の結晶が形成され、それがさらに痛風の発作を引き起こします。酵素は生産されなくなり、組織や血液中の尿酸値が上昇し、中枢神経系が乱されます。
レッシュ・ナイハン症候群は、出生時には直接見えません。脚の目立つ位置と、子供が少し動き、ゆっくりと成長する傾向は、約10か月後にのみ確認できます。 症候群は弱くて重症です。尿酸分泌の増加と痛風発作の軽度は軽度の形態であり、自傷、重度の精神障害、攻撃性を伴う重篤な症状があります。自傷行為は指や唇の咬傷によって起こります。四肢を噛んだとき、影響を受ける人々が自分の攻撃性を片手に制限していることがしばしば観察されます。同様に、攻撃性は、兄弟や親など、身近な人に向けられることがよくあります。
この疾患の最も深刻な形態は、複数の神経学的機能障害と、自傷行為への非常に顕著な傾向を特徴としています。この症候群は、痙性、ジストニア、筋緊張低下、舞踏アテトーシス、および反射神経に反応する意欲の増加として現れます。精神的性質と発達は厳しく制限されています。この状態では、症候群は特に劇的な範囲で死に至ることもあります。
病気は医学的画像によって診断されます。尿および血液中の尿酸レベルが測定され、組織および血液中のヒポキサンチン-グアニンホスホリボシルトランスフェラーゼの活性が測定されます。後者は大幅に減少し、出生前にも存在する可能性があります。
病気の治療は困難です。治癒は不可能であり、治療なしでは子供は人生の最初の数年間で死にます。場合によっては、予防策として赤ん坊の歯を抜く必要があります。 他の治療アプローチには、痛風の阻害剤として作用するアロプリノールなどの薬物を使用して尿酸レベルを下げることが含まれます。プリンベースはリサイクルされませんが、尿酸はよりよく分解されます。それぞれの疾患、感染症、神経障害も治療され、通常は肉を含まず、プリンの少ない特別な食事が勧められます。
脳深部刺激の心身の副作用についても研究が行われています。医学はこれが攻撃性と自傷行為を防ぐことを望んでいます。 一方、ケリー・シーグミラー症候群は、ヒポキサンチン-グアニンホスホリボシルトランスフェラーゼ欠損症の最も軽い形態です。ここでも、過剰な尿酸が生成され、初期の痛風疾患が発生します。 シンドロームの最初の兆候は、子供のおむつにオレンジ色の結晶、尿路感染症、尿路結石です。痛風または急性関節炎は思春期に発症します。
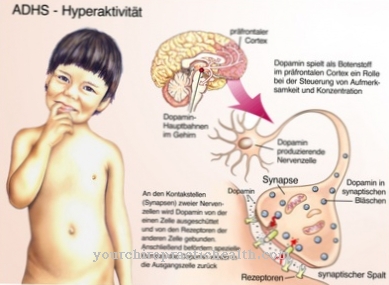
精神発達不全や自己攻撃は、レッシュニハン症候群で発生するため、そうではなく、せいぜい注意障害につながる可能性があります。通常、早期治療により、罹患した人は通常の平均余命を得ることができます。





.jpg)