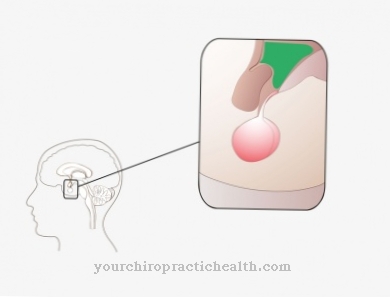
の 心臓中隔 心臓の右半分を心臓の左半分から分離します。心室中隔と心房中隔を区別することができます。
心臓中隔とは何ですか?
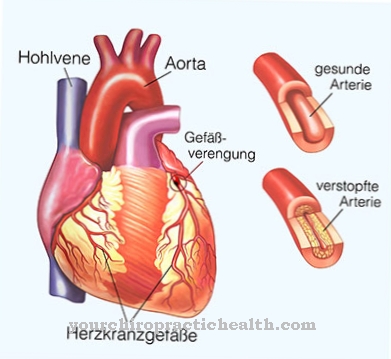
心臓中隔は医学用語でも呼ばれています セプタム または 心臓中隔 専用。左心房と右心室の心房と心房を分離します。右心房と右心室は、いわゆる低圧システムまたは小さな循環の一部ですが、左心室と左心房のある心臓の左半分は、大きな体循環に属しています。
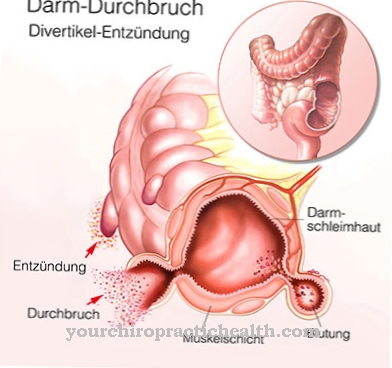
心臓中隔の欠陥の大部分は遺伝的です。それらは、孤立した心臓欠陥として、または他の奇形との組み合わせで発生する可能性があり、それらの場所に応じて、異なる症状を引き起こします。心房中隔欠損と心室中隔欠損は大まかに区別できます。
解剖学と構造
心臓中隔は、心房中隔と心室中隔で構成されています。心房中隔(中隔間中隔)の壁はかなり薄く、右心房と左心房の間にあります。心臓の後側では、中隔が心房間溝として見えるようになります。
ただし、正面では、心房間溝は主動脈(大動脈)で覆われています。心室中隔の壁は、心房中隔の壁よりも厚い。心室中隔は、右心室を左心室から分離します。中隔は、主にチャンバーの領域の厚い筋肉壁で構成されています。この部分は、筋肉部としても知られています。
しかし、心臓の基部に向かって、壁はより薄く、膜のようになります。したがって、この地域では膜毛様体とも呼ばれます。膜部には心臓の伝導システムの重要な部分があります。彼の束はタワラの手足に分かれる前にここで走り、その後プルキンエ線維に分かれます。心室中隔は、前部および後部心室間溝を通って心臓の外側を走ります。
機能とタスク
心臓の隔壁は、心臓の右半分を心臓の左半分から分離し、したがって、動脈血と静脈血が混合しないようにします。臓器からの酸素の少ない血液は、体の静脈系を経由して右心房に到達します。その後、血液は拡張期に三尖弁を経由して右心室に流れ込みます。
収縮期には、血液は肺動脈弁を通って肺動脈に排出されます。その後、肺でガス交換が行われます。酸素が豊富になった血液は、肺静脈から左心房に入り、僧帽弁から左心室に入ります。収縮期には、大動脈弁が開き、血液が大動脈に流れ込みます。そこから、体の動脈血管系全体に分布し、臓器に栄養素と酸素を供給します。
病気
心臓中隔の欠損は、中隔欠損とも呼ばれます。最初の症状に応じて、先天性および後天性の中隔欠損を区別できます。心房中隔欠損症は、先天性奇形の1つです。したがって、それは生得的です。
これは、2つの心房の間の心中隔が完全に閉じていない、心臓の奇形です。すべての先天性心疾患の約10%は心室中隔欠損です。心室中隔欠損症は、シャントビティアの1つです。血流の動脈と静脈の四肢の間に関連があるすべての先天性心臓欠陥は、内臓シャントです。血流の方向に応じて、左右のシャントを区別できます。心室中隔欠損症の症状は、シャントのサイズによって異なります。
通常、心臓の欠陥は2歳から20歳の間に顕著になります。心室中隔欠損症のほとんどの患者は、不整脈と心不全の兆候を持っています。たとえば、息切れやパフォーマンスの低下などです。典型的には、そのような欠陥のある患者は皮膚の色が薄い。四肢の色はわずかに青みがかっていることが多い(末梢チアノーゼ)。大きな欠陥の場合、最初の症状は幼児期に現れます。後でさえ、子供たちは心臓のつまずき、パフォーマンスの低下、および運動時に息切れに苦しんでいます。
心室中隔欠損も通常先天性です。ここで、2つの心腔の間の心中隔は完全には発達していません。心房中隔欠損症と同様に、心室中隔欠損症もシャントビチウムです。欠損は主に膜性に見られ、心臓中隔の筋肉部分にはあまり見られません。欠損のサイズによっては、左右シャントが発生することがあります。血液は左心室から右心室に流れ込むため、右心に圧力負荷と容積負荷がかかります。
結果は肺高血圧症です。肺循環に入る血液が増えると、肺血管内の血圧が上昇します。この場合、シャントは逆転できます。次に、血液は右心室から直接左心室に流れ込みます。小さな心房中隔欠損症と同じように、小さな心室中隔欠損症は気付かれないことがよくあります。大きな欠損は、最終的には左心不全につながり、肺の感染症につながります。
房室中隔欠損症も先天性奇形です。この奇形では、心房中隔欠損と心室中隔欠損の組み合わせによりAV管が形成され、その結果、二重の左右シャントが発生します。その結果、心臓弁の機能不全を伴う絶対的な体積過負荷が発生します。心臓の機能は病気が進行するにつれて急速に悪化します。最終的に、房室中隔欠損は通常、完全な心不全に発展します。