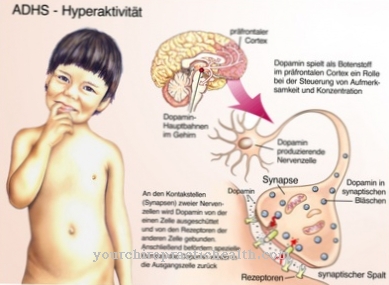
糖尿病患者は血糖値に特別な注意を払い、食事や活動に応じてインスリン投与量を調整する必要があります。代謝が脱線すると、それは 糖尿病性昏睡 来る。
糖尿病性昏睡とは何ですか?

©irinastrel123-stock.adobe.com
糖尿病性昏睡は、真性糖尿病の人に起こります。代謝脱線後、彼らは意識を失い、昏睡状態に陥ります。この状態は緊急の治療を必要とする緊急事態です。
糖尿病性昏睡として知られている状態の患者が治療されないままになっていると、死に至る可能性があります。糖尿病性昏睡を避けるために、患者ができるだけ早く対応すべき兆候がいくつかあります。これらには、食欲不振と嘔吐が含まれますが、同時に排尿量の増加と同時に喉の渇き感が高まります。
一般的な脱力感、呼吸数の増加、身体が脱水し始めている兆候も、糖尿病性昏睡の警告兆候の1つです。
原因
糖尿病性昏睡の原因は異なります。ただし、これは常に根本的な糖尿病にさかのぼることができる問題です。昏睡は、血糖値が低いか、糖分が多すぎることが原因です。
重度の低血糖としても知られている低血糖では、脳内の細胞と赤血球が十分なグルコースにフォールバックできなくなります。この形は、主に1型糖尿病患者で、インスリンの投与量が多すぎる場合、または十分に食べなかった場合に発生します。糖尿病性ケトアシドーシスは昏睡のもう一つの原因であり、それが発生する前に人の呼吸で感じることができます。アセトンの臭いが強いです。
その結果、血液は酸性になり、治療せずに放置すると昏睡に至ります。 2型糖尿病患者は高グルコースレベルになりやすく、高浸透圧性昏睡につながる可能性があります。体は体液を排泄しすぎ、長期にわたって乾きます。治療せずに放置すると、恒久的に過剰な糖分も糖尿病性昏睡につながります。
症状、病気、徴候
糖尿病性昏睡は、関係者の健康に非常に悪い影響を与える深刻な不満につながります。このため、この状態は医師が治療する必要があります。影響を受ける人々は主に非常に強く、とりわけ不快な口臭に苦しみます。患者の口から腐ったリンゴの匂いがする。
患者さんの喉の渇きも強くなるため、より頻繁にトイレに行かなければなりません。したがって、夜間に排尿する衝動が高まり、これが睡眠の問題や患者の炎症を引き起こす可能性があります。さらに、この病気は永続的な吐き気や疲労を引き起こす可能性があるため、影響を受けた人々は日常生活に積極的に参加できなくなります。
これはしばしば嘔吐と激しい腹痛につながります。心臓はまた病気に悪影響を及ぼし、それが低血圧につながる可能性があります。その結果、一部の患者は意識障害および継続的な意識喪失に苦しんでいます。影響を受ける人の筋肉が著しく弱まるため、日常生活に厳しい制限が課される可能性があります。治療せずに放置すると、患者の余命を縮める可能性があります。
診断
糖尿病性昏睡の診断は通常、呼び出された救急医によって行われます。患者が注意深い場合、彼はすでに彼の代謝が脱線したことを警告サインから認識し、適切な対策を講じることができるかもしれません。重度の低血糖症では、これはブドウ糖などの砂糖の即時摂取です。
いずれの場合も、医師はまず血糖値を測定して、低血糖症か低血糖症かを判断します。さらに、さまざまな血液の値が分析され、それがどのタイプの糖尿病性昏睡かを判断します。
合併症
弁証法的昏睡はさまざまな不満や合併症を引き起こし、影響を受ける人の日常生活を非常に制限する可能性があります。ほとんどの場合、歯を磨いたりマウスウォッシュを使用したりしても避けられない不快な口臭があります。患者はまた、渇きの増加により起こる頻尿に悩まされます。
一般的な病気の感覚と発熱もあります。発生する疲労のために、日常生活の多くの活動は制限され、もはや不可能です。疲労感は睡眠では補えません。多くの場合、腹部の筋肉の消耗と痛みもあります。弁証法的昏睡により、患者の生活の質は著しく低下します。
最悪の場合、それは無意識にもつながります。 治療の経過中、患者は通常、症状を緩和するために輸液と投薬を受けます。通常、救急医も呼ばれ、関係者は数日間入院する必要があります。糖尿病が適切に治療され続ければ、それ以上の合併症や症状はありません。
いつ医者に行くべきですか?
真性糖尿病を患っている患者では、代謝が脱線する可能性があり、それには完全な無意識に至るまでの意識障害が伴う。多くの場合、不適切なインスリン投与量が原因です。糖尿病性昏睡は、糖尿病であることを知らないために治療を受けていない人々にも影響を及ぼします。
糖尿病性昏睡が現れるとすぐに、影響を受けた人は通常行動することができず、正しく反応するために彼の周りの人々に依存します。糖尿病性昏睡は緊急医療です。応急手当者はすぐに救急車を呼んで、患者をできるだけ早く最寄りの病院に連れて行けるようにする必要があります。患者が意識を失っている場合は、救急隊が到着するまで安定した横臥位にしてください。応急措置者が自分でインスリンを投与することは許可されていません。
真性糖尿病にかかっていることを知っている人は、それがそれ以上にならないようにし、急性代謝障害の最初の兆候があるときに医師に相談してください。糖尿病性昏睡は通常、一連の症状が先行します。典型的なものは、例えば、怠惰な呼吸、大きな喉の渇きであり、そうでなければ、非常に塩辛いまたは非常に辛い食事、または頻繁な排尿の後にのみ発生します。このような兆候に気づいた糖尿病患者は、常に医師の診察を受けるべきです。
お住まいの地域の医師とセラピスト
治療と治療
糖尿病性昏睡は通常、救急医によって治療され、その後内科医によって治療されます。重度の低血糖症では、ブドウ糖をすぐに補給する必要があります。
これは通常、患者がこの目的のために携帯する輸液またはいわゆる緊急注射によって行われます。関係者がまだ何かを食べることができる場合、ブドウ糖の投与は低血糖の症状に対しても役立ちます。このタイプの糖尿病性昏睡では、親族が救急医が到着する前に必要な措置を取ることができます。
ケトアシドニック昏睡では、最初にインスリンが供給され、次に電解質の注入によって血液の酸性化がバランスされます。高浸透圧性昏睡の場合、インスリンの投与に加えて、さらなる脱水を防ぐために、注入により患者に追加の液体を与えることも重要です。
ケトアシドニックおよび高浸透圧性昏睡の両方において、一般の人々がこれらのタイプの糖尿病性昏睡をとることができる緊急措置がないため、応急処置のために医師の存在が不可欠です。
見通しと予測
糖尿病性昏睡は緊急事態です。予後は、医療の時間と昏睡の期間に依存します。重症の場合、患者は死にます。影響を受けた人々の約10%が完全に意識を失います。 20%では、意識障害は知覚されません。残りの70%の患者は目覚めていますが、意識が限られている、または濁っています。
水分不足、過酸症、電解質の大量喪失、持続的な高血糖値があると、予後は悪化します。糖尿病性昏睡は数日かけて発症します。この増加では、すべての症状が徐々に増加し、最終的には故障に至ります。数日で食欲が失われ、患者さんが水分をあまり摂取しなくなるため、脱水のリスクがあります。
糖尿病性昏睡が完全に発症したらすぐに、患者の生存を確保するために直ちに行動を起こさなければなりません。血糖値の大幅な低下が4〜8時間以内に達成できれば、患者の予後は良好です。体液の不足は、微生物に負担をかけないように、48時間以内にゆっくりと補う必要があります。治療法の見込みは常に個別にチェックする必要があります。腎不全が発生すると、予後は悪化します。
防止
糖尿病性昏睡を防ぐために、糖尿病患者は自分の血糖値を注意深く監視し、食事と活動に応じて1日のインスリン投与量を調整する必要があります。健康に変化があった場合の糖尿病性昏睡の警告サインを覚えておくこと、そしてすぐに対策を講じること、医師に相談すること、または救急隊に連絡することも重要です。
アフターケア
糖尿病性昏睡は、真性糖尿病の考えられる急性二次疾患です。この場合、インスリンと体液での治療後、しばらくの間患者を観察して、血中の低レベルの糖への切り替えが十分に許容され、患者が安定していることを確認する必要があります。一般に、患者は、糖尿病性昏睡の再発についても知らされるべきであり、それに応じて、急性の場合に備えられるために薬物療法を提供されるべきである。
糖尿病性昏睡の再発を認識し、患者が反応しない場合に行動できるようにするために、親族にもこの疾患について情報を提供する必要があります。さらに、糖尿病が最初に診断され、薬剤の使用について訓練されたとき、患者は十分に管理されるべきです。定期的なフォローアップの予定についても患者に通知する必要があります。
これには、例えば、眼科医による毎年の検診が含まれます。眼科医は、糖尿病による失明の可能性を防ぐために、眼底検査を使用して眼底、網膜の変化を特定できます。 糖尿病性の足は、チェックされていない糖尿病のまれな合併症ではないため、患者は主治医によるより頻繁に足の検査を受ける必要もあります。糖尿病もこれらの臓器を損傷する可能性があるため、腎臓専門医または神経科医によるフォローアップケアも必要です。
自分でできる
糖尿病に苦しむ人々の日常生活の中での行動を調整することは、糖尿病性昏睡の予防に大きく貢献します。それは、過剰な糖による代謝の不均衡から生じますが、これはインスリンの欠如や体細胞のインスリン抵抗性のために分解することができません。したがって、糖尿病性昏睡の引き金となる過剰な血糖をあらゆる状況下で回避することが特に重要です。
糖尿病性昏睡は、すぐに生命を脅かす状態であり、緊急事態に対応し、臨床治療が必要です。血糖値と尿中アセトンを適切に管理することに加えて、昏睡が始まる直前に現れる特定の身体警告サインに注意することをお勧めします。強い喉の渇き、排尿、異常な疲労感などの通常の症状に加えて、吐き気、嘔吐、腹痛など、誤解される可能性のある他の兆候がある場合は、最高の警告レベルが適用されます。
可能であれば、血糖値を測定して確認することができます。デシリットルあたり250ミリグラムを超える値が表示された場合は、すぐに対処する必要があります。生命を脅かす状況を回避するために、クリニックで緊急治療を実施する必要があります。酸性化により、私たちが呼吸する空気はアセトンで濃縮され、腐ったリンゴを連想させる臭いを発します。


.jpg)
.jpg)

.jpg)