肥満、 ドイツ語で 肥満 または 肥満、特に先進国や西側諸国の人々に影響を与えることがよくあります。ドイツでは、20%以上の人が肥満と見なされています。
肥満とは何ですか?

肥満は、ラテン語で脂肪を意味する「adeps」に由来しています。専門家によると、体脂肪のこの増加は慢性疾患として分類されています。すべての太りすぎの人が等しく肥満しているわけではありません。
世界保健機関によると、肥満は30のBMI(体脂肪指数)から存在しています。合計3度の重症度が区別され、これらの分類でもBMIの対象となります。
グレードIの肥満は30-35のBMIであり、最大40人のBMIはグレードIIの肥満の影響を受けます。これを超えるとグレードIIIのみとなり、病的肥満とも呼ばれます。ここではすでに生活の質が大幅に低下しており、平均余命は通常の体重の人のそれよりも大幅に低くなっています。
原因
肥満は西側の先進工業国でますます発生しており、これは原因が生活条件に由来している可能性があることを示唆しています。研究は、脂肪の毎日の摂取量と肥満の間に直接的な関係があることを示していますが、一般的に過剰なカロリーの摂取ではありません。
甘い飲み物でも太りすぎ、そして最終的には肥満につながります。間違った食事に加えて、運動が少なすぎると肥満の原因になります。この文脈では、運動不足はスポーツが少なすぎるだけでなく、一般的な生活条件も意味します。座りがちな活動、受動的な余暇活動、優れたインフラは、特に西欧諸国で見られ、間違った食生活とともに、すぐに体重増加につながります。
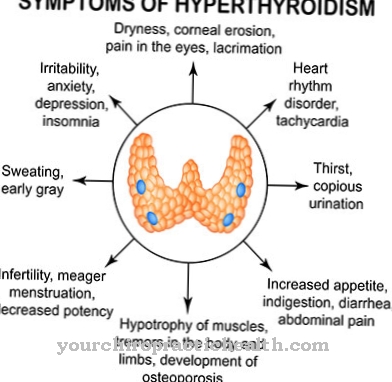
外的要因も太りすぎの理由です。商品の過剰な範囲、ファーストフードの人気、たくさんの広告、砂糖と脂肪に慣れること(砂糖茶、ソフトドリンク、ファーストフード)は、子供でも肥満につながります。甲状腺機能低下症などの代謝性疾患も原因として挙げられます。研究は、遺伝的素因も肥満につながる可能性があることを示しています。
症状、病気、徴候
肥満の最も明白な症状は、影響を受ける人の目に見える太りすぎです。これは、大きくてかさばる体型で顕著です。したがって、その原因が本質的に非常に異なる可能性があるとしても、肥満は一般に診断が容易です。肥満はすべての場合に長期間にわたって獲得され、ライフスタイルの変化で治療することができます。
肥満の症状の1つは、運動能力の制限から生じるほとんど不器用な歩行です。心臓血管系は、それが設計されていない質量を動かして維持する必要があるため、動きは通常、息切れに直接関連しています。影響を受けた人々はもはやスポーツ活動を続けることができないので、移動の困難さのために、通常、身体的な赤字があります。
長期的には、関節や腱への過度の負荷によって筋骨格系に問題が発生します。椎間板ヘルニアなどの背中の問題も、肥満患者でよく見られます。最後に重要なことですが、肥満は心血管系の二次疾患の主な引き金の1つです。
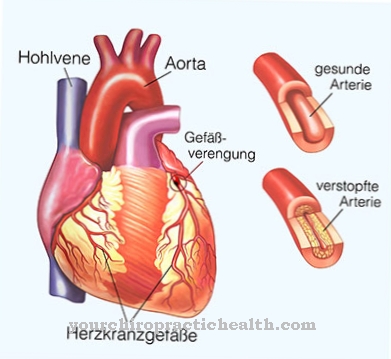
主に、不健康な高脂肪食と運動不足のために、血中濃度も低下します。外に気付かれずに血管や動脈に沈着物が形成され、血管や心臓の疾患につながる可能性があります。脳卒中と心臓発作は長期的な結果です。
診断とコース
肥満は主に測定されたBMIによって決定されます。高血圧や心血管疾患などの肥満の後遺症の決定的な要因は、BMIだけでなく体脂肪の分布です。腹部の脂肪沈着は、この脂肪組織が臓器を取り囲むことが多く、糖代謝に悪影響を及ぼすため、不良と評価されます。
腹部の脂肪は悪玉の血中脂質を生成し、コレステロールを上昇させて動脈の壁に蓄積します。脂肪が主に太ももやお尻に分布している場合は、ナシの種類について説明します。これにより、二次疾患のリスクが低くなります。診断のために、ウエストの周囲長とウエストとヒップの比率も測定されます。どちらも脂肪分布パターンに関する情報を提供します。
胴囲が80 cmを超える女性と男性が92 cmを超えると、リスクが高くなります。男性のウエストとヒップの比率は1未満である必要があります。0.85を超える値の女性はリスクがあると見なされます。これらの値は子供にとってめったに意味がないので、身長と体重に関連する年齢を含める必要があります。これは、パーセンタイルテーブルで行われます。
鑑別診断
食事関連の肥満は、クッシング症候群(コルチゾール過剰症)、甲状腺機能低下症、脂質代謝障害、多発性嚢胞性卵巣症候群(多発性嚢胞性卵巣症候群)などの疾患と明確に区別されなければなりません。
合併症
肥満は真性糖尿病(2型)の発症につながる可能性があります。糖尿病は代謝の障害を引き起こし、特徴的な特徴はホルモンのインスリンに対する抵抗性です。治療せずに放置すると、重度の糖尿病は死に至る可能性があります。さらに、他の二次的な病気や神経障害などの副作用が考えられます。
多くの場合、肥満は心血管系に影響を与える合併症も引き起こします。これにより、心臓発作や脳卒中などの疾患のリスクが高まります。さらに、肥満はさまざまな癌のリスクを高めます。
メタボリックシンドロームは、腹部肥満、インスリン抵抗性、高血圧、脂質異常症の組み合わせです。後者は、血清中のタンパク質濃度の乱れを説明しています。高密度リポタンパク質(HDL)と低密度リポタンパク質(LDL)は異なる比率で発生します。
肥満はしばしば高コレステロール値と関連しています。これは動脈硬化と胆石を促進します。過度の体重は、筋骨格系へのストレスの増加にもつながります。特に関節と椎間板は肥満に苦しんでいます。いびきや一時的な呼吸の停止は、睡眠中の合併症としても起こります。
この睡眠時無呼吸症候群は、次に、睡眠行動の障害につながる可能性があります。その結果、影響を受ける人は、深い睡眠段階からより頻繁に目を覚ます。これは、体の正常な再生に重要です。
いつ医者に行くべきですか?
多くの人が体重の増加に苦しんでいます。彼らが深刻な後遺症に苦しんでいない限り、肥満に冒されているほとんどの人はおそらく医者にかかりません。理由:すべてのメディア情報にもかかわらず、太りすぎがもたらす可能性のある長期的な健康への影響に対する洞察が欠如していることがよくあります。
多くの太りすぎの人は、もはや医者に行くことを敢えてしません。恥の感覚が高まると、体重はさらに増加します。遅かれ早かれ、肥満の可能性のある結果が発生します。太りすぎの結果として病理学的症状がない場合でも、医師に相談する必要があります。最低でも、年に一度の健康診断と、年齢層を対象としたすべての予防的検査をお勧めします。
過度の発汗、息切れ、息切れの増加、動悸などの栄養障害がほとんど運動せずに発生する場合は、医師の診察が必要です。ダイエットすることで症状を軽減できます。筋骨格症状、痛み、一定の筋肉の緊張がある場合は、医師の診察が必要です。さもなければ、永久的な損傷の危険があります。肥満は、疾患の進行過程を伴う慢性疾患につながる可能性があります。定期的に医者に通うことでこれを防ぐことができます。
関係者が彼が社会的および専門的機会を逃しており、彼の体重の問題のために傍観されていることに気付いた場合、医師への訪問も賢明です。大規模な太りすぎが感情的な問題によるものである場合は、心理療法士に相談する必要があります。
お住まいの地域の医師とセラピスト
治療と治療

治療の第一の目標は常に減量です。これはしばしば、生活条件への深刻な介入を必要とします。食事療法は、肥満患者の大多数における肥満の主な原因です。健康的な食事に関する教育は、肥満治療の第一歩です。
間違った行動や食事のパターンは何年にもわたって発生するため、行動療法がしばしば推奨されます。攻撃された自己像と心理的原因もしばしば治療されなければならないので、心理療法がしばしば適応されます。肥満との闘いにおける第二の重要な柱は運動です。 WHOは、減量のために週に3回、30〜60分の運動を推奨しています。肥満者の関節や腱を傷つけないように、ここでも詳しい相談が必要です。
子供たちと一緒に、家族と親類は治療プロセスに密接に関与する必要があります。外科的処置は、糖尿病や心臓病などの他の疾患を伴うグレードIIの重度の肥満にも利用できます。胃バンドまたは胃の縮小は制限的な処置であり、人々が食べるのを防ぎます。複合手術はまた、消化管に影響を及ぼし、食物摂取だけでなく脂質代謝にも影響を与える可能性があります。
食欲抑制剤などの薬は肥満治療には適していません。承認されている唯一の薬剤はオーリスタットであり、これは脂質代謝を妨害し、食物脂肪の吸収を妨害します。ただし、主に食習慣と運動不足は行動を変えることによって治療する必要があるため、この薬は治療と組み合わせてのみ使用する必要があります。
見通しと予測

太りすぎの人はメタボリックシンドロームを発症するリスクがあります。同様に、心臓発作、心不全、高血圧の可能性が大幅に増加します。
原則として、肥満は患者の身体にとって比較的危険であり、非常に不健康な状態です。これが治療されなかったり、体重が大幅に減らされなかったりすると、生命にかかわる症状が発生し、最悪の場合は死に至ることもあります。
ほとんどの場合、患者は身体の動きが制限されており、身体に負担がかかるとすぐに疲れます。発汗の増加はしばしば不快な体臭を引き起こし、体重の増加は関節の痛みを引き起こします。さらに、心臓の問題もあり、ほとんどの患者は心血管疾患にさらされており、心臓発作を起こす可能性があります。
患者の頑丈な姿は、心理的不満や社会的排除につながることがあります。特に子供たちは、肥満のためにいじめやいじめに苦しみ、結果として深刻な心理的不満を引き起こす可能性があります。さらに、糖尿病が発症する可能性があります。
患者さん自身が適切な治療を担当しますが、肥満は治療できます。いくつかのケースでは、治療のみが可能です。この病気は、健康的なライフスタイルとスポーツ活動を通じて打ち消すことができます。肥満の原因と闘うには心理的治療も必要かもしれません。
防止
小児期からの健康的なライフスタイルは、肥満に対する最良の予防策です。食事は脂肪と糖分をできるだけ少なくする必要があり、運動は週に2〜3回プログラムで行う必要があります。特に子供たちは予防策や健康的な食生活に非常に敏感で、大人になるまで多くの運動が正常になります。
アフターケア

肥満症手術後のフォローアップは生涯続く。初年度は6つのアポイントメントがあり、2年目は2つ、その後は年次アポイントメントがあります。患者が不満を持っている場合は、予約に関係なく、主治医に連絡する必要があります。 影響を受ける人々の課題は、主に食事と運動行動に影響を与える生活様式を変えることです。
ここでは、古いパターンに陥らないように、ほとんどの場合、サポートが必要です。それは、栄養アドバイス、医師、または自助グループの形をとることがあります。栄養計画は最初の数週間の重要な部分です。さらに、糖尿病や高血圧などの肥満の副作用はおそらく減少します。
したがって、薬物治療を適合させる必要があります。手術の結果、腸が食物から得られる栄養素の数が少ない場合は、栄養補助食品を処方する必要があります。これらの用量は、患者の健康状態に応じて毎年調整する必要があります。
肥満患者は自尊心が低下していることが多いため、再発を防ぐためにフォローアップの一部に社会的包摂を含めることが重要です。これは、すぐに職業生活に入るか、新しい趣味を見つけることによって行うことができます。必要に応じて、日常生活の課題に対処するために行動療法を処方することができます。
自分でできる
太りすぎの人は、減量を助けるために多くのことができます。肥満に関しては、減量に関しては、病気への意識と変化への意志が不可欠です。太りすぎであることを認めたくない人で、食事や運動の習慣に大きな変化が見られない人は、実質的に治療を行わなくても、持続的かつ健康的に体重が減ります。
必要に応じて、心理カウンセリングと心理療法は、医学的にサポートされた食事療法と並行して取り組むことができる重要な要素です。毎日の摂取量よりも少ない量を食べた場合にのみ、肥満は食事療法の一部としてうまく対処することができます。したがって、負のカロリーバランスが目標です。
特定の健康上の懸念がない限り、すべての人は、脂肪とカロリーを減らした食事と、運動によるカロリー消費の増加により、日常生活の中で体重を減らすために何かをすることができます。日常生活での体重減少は、クラッシュダイエットではなくゆっくりともたらされる必要があることを理解することが重要です。これらは基礎代謝率を大幅に低下させ、ヨーヨー効果を大幅に高めます。
したがって、自分で肥満に対して何かしたい場合は、栄養に関する深い知識が必要です。これは自分で取得できますが、たとえば健康保険会社が提供するコースなどの助けを借りて取得することもできます。自助グループは、毎日の減量にも非常に役立ちます。

.jpg)
.jpg)