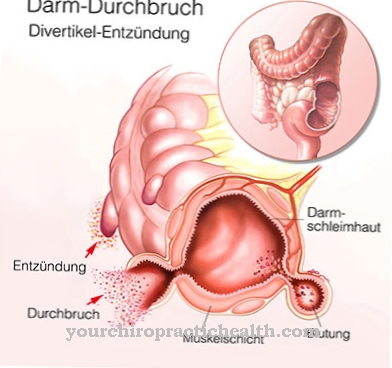
あ 脳内出血 (ICB または IZB)は脳組織内の出血を表します。これは出血性脳卒中で、虚血性脳卒中と同様の症状によって現れます。この出血の予後は、脳内の位置、重症度、治療の開始と経過に依存します。
脳内出血とは何ですか?

©maniki-stock.adobe.com
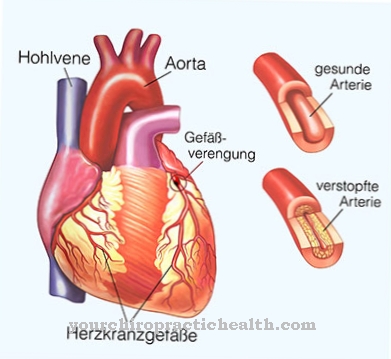
すべての脳卒中の約15%は脳組織への出血(出血性脳卒中)が原因です。残りの85%は、脳の特定の領域の血流が減少した結果です。どちらの場合も、脳組織は死にます。
症状と出血性脳卒中の経過は、脳でのそれらの発生領域と出血の重症度によって異なります。さらに、正しい治療と緊急措置が開始される時間も、回復の可能性を決定づけます。脳出血は通常、小さな動脈血管が破裂したときに起こります。あ 脳内出血 しかし、静脈血管の損傷によって引き起こされることもあります。
原因はさまざまです。血管の疾患、凝固障害、抗凝固剤の使用、血管奇形などが役割を果たしています。世界中で約100万人の出血性脳卒中が観察されています。これは、欧州連合の約90,000人に影響を与えます。ただし、特別な環境条件、ライフスタイル、または遺伝的素因によって説明される可能性のある強い地域差があります。
原因
脳内出血の最も重要な原因は動脈の高血圧であり、この危険因子は出血性脳卒中のすべての人の70〜80%で発見されました。さらに、抗凝固薬を服用する際のリスクも高まります。
抗凝固剤による下肢静脈血栓症、心臓発作、または虚血性睡眠発作の予防的治療では、脳出血のリスクは11倍にもなります。さらに、心臓発作や虚血性脳卒中後のアセチルサリチル酸の投与は、脳出血のリスクを高めます。
これは、いくつかの抗凝固剤を組み合わせると特に明らかになります。出血性疾患の人にも同じことが言えます。血管障害はまた、脳内出血の病因に役割を果たす可能性があります。
動脈疾患には、小動脈血管の後天的および遺伝的変化、アミロイド血管症、脳動脈瘤、血管炎、モヤモヤ、および大動脈の他の疾患が含まれます。血管奇形も脳出血を引き起こす可能性があります。
脳出血は脳転移を介して可能です。原因を特定できない場合があります。これらの症例は特発性または潜在性の脳内出血です。全体として、アルコール消費と喫煙は脳内の出血のリスクを高めることがわかっています。
症状、病気、徴候
脳内出血(出血性脳卒中)の症状は、虚血性脳卒中の症状に似ています。どちらの場合も、脳の特定の領域が消滅します。ただし、症状と脳卒中の経過は、影響を受ける脳の領域と死んだ領域の強さに依存します。
頭痛、吐き気、嘔吐、片側の脚、腕または顔の麻痺、しびれ、発話、視覚または嚥下障害、めまい、意識障害、てんかん発作さえさまざまな程度で発生します。てんかん発作のリスクは、虚血性脳卒中よりも出血性脳卒中の方が有意に高いことがわかった。
てんかん発作は、脳出血の24時間以内に特に一般的です。脳内出血患者の3分の1で、EEGはてんかん発作を必要とせずに典型的なてんかんの可能性を示しました。出血性脳卒中は、例えば感情や行動の突然の変化だけでなく、混乱や昏睡でさえ現れる、心理的変化を引き起こす可能性もあります。
診断と疾患の経過
脳出血は、頭蓋骨のコンピューター断層撮影によって確実に検出でき、鑑別診断によって出血性脳卒中と区別できます。あるいは、MRI検査も可能です。
合併症
ほとんどの場合、この出血は脳の特定の領域を殺します。病気のさらなる経過は、患部とこの出血の持続時間に大きく依存します。患者はしばしば非常に激しい頭痛、嘔吐、吐き気に苦しみます。麻痺は体のさまざまな領域でも発生するため、影響を受ける人は腕と脚を動かすことができない場合があります。
その結果、激しい動きの制限が珍しくなく、さらに患者の日常生活にかなりの制限が生じることも珍しくありません。出血が進むにつれて、患者はてんかん発作を起こすこともあります。影響を受ける人の生活の質は著しく低下し、制限されます。まれではありませんが、脳の損傷は関係者の行動や思考にも悪影響を及ぼし、混乱や昏睡さえも発生する可能性があります。
親族はまた、状況から心理的に苦しむことができます。この出血は救急医によって治療されます。結果として生じる可能性のある損傷を制限することができます。ただし、ほとんどの場合、患者の平均余命は短くなります。
いつ医者に行くべきですか?
頭痛、吐き気、嘔吐、めまいが繰り返し発生する場合は、医師に相談してください。症状が激しくなる場合は、医療支援が必要です。注意、集中力、または記憶に障害がある場合、これは心配であり、医学的に解明されなければなりません。発話の問題、コミュニケーションの中断、嚥下困難、およびさまざまな機能障害の場合、医師が必要です。視覚、聴覚、またはその他の感覚モダリティの中断を調べて治療する必要があります。
感覚障害、しびれ、麻痺の場合は、できるだけ早く医師の診察を受けることをお勧めします。意識の濁りや意識の喪失がある場合は、救急医を呼ぶ必要があります。てんかん発作、見当識障害または呼吸の中断が発生した場合は、救急車サービスに警告する必要があります。それが到着するまで、応急措置をとる必要があります。
集中的な医療を必要とする生命にかかわる状態があります。行動の問題や性格の変化の場合、医師による治療と診断が必要な脳の変化があります。脳内出血の場合、突然の予期せぬ異常は特別な警告です。関係者の生存を確保するため、早急な対応と医師の診察が必要です。多くの場合、影響を受けた人は手足を動かすことができなくなり、質問にほとんど反応しません。
治療と治療
ICBは緊急事態であり、できるだけ早く対処する必要があります。患者は治療のために神経学的または神経外科の集中治療室に入れられます。最初のステップは通常、動脈血圧を下げて出血を止めることです。
ただし、脳内出血の領域で血流の低下につながる可能性があるため、血圧を下げることには議論の余地があります。ただし、ほとんどの場合、血圧を下げると効果的です。さらに、体温が上昇した場合、これを減らす必要があります。体温が高すぎると、病気の進行に悪影響を及ぼします。
場合によっては、神経外科治療も行われます。これは、出血の原因、その場所、およびコースによって異なります。大脳の領域で出血が発生した場合、外科的治療は例外的な場合にのみ行われます。これは、とりわけ、意識の深刻な悪化の場合の血腫の排出からなる。
出血が小脳の領域のテント下に限局している場合、状態が悪化した場合に救済手術が役立つことがあります。脳波検査でてんかんの典型的な可能性が明らかになった場合、てんかん発作を防ぐために抗けいれん薬による治療を行う必要があります。
見通しと予測
脳内出血の予後は、異常の場所によって異なります。出血の重症度と疾患の経過も決定的です。重篤なケースでは、医療がなければ、関係者は早期に死亡すると脅迫しています。多くは脳卒中または心臓発作で死亡します。患者の生存を確保するには、通常、集中的な医療が必要です。医療が早く行われるほど、生存の可能性が高くなります。さらに、永続的な障害と障害が軽減されます。
多くの場合、迅速で専門的な治療にもかかわらず、長期的な健康異常が発生します。日常生活における身近な義務は、もはやいつものように、助けなしでは実行できません。一般的な機能障害だけでなく、身体的および精神的なパフォーマンスの損失が発生します。それらは生活の質の低下につながり、二次疾患を引き起こす可能性があります。特に、患者とその親族の心理的回復力が高まり、さらなる病気を引き起こす可能性があります。
健康状態を徐々に改善するためには、数多くの治療法が必要です。症状からの解放は文書化されていません。患者が若ければ若いほど、集中治療が迅速に行われ、合併症が少ないほど、予後は良好です。さらに、関係者の一般的な健康状態を考慮する必要があります。
防止
脳内出血を防ぐためにできる最も重要なことは、高血圧を防ぐことです。これは、バランスの取れた食事、たっぷりの運動、アルコールや喫煙を控える健康的なライフスタイルを通じて達成できます。血圧がすでに慢性的に上昇している場合は、ライフスタイルを変えるだけでなく、薬で血圧を下げる必要があります。
アフターケア
脳内出血の急性治療後、フォローアップケアが始まります。これは、すでに開始されているリハビリテーション対策を継続します。個々の状況に応じて、患者は理学療法や作業療法に参加できるだけでなく、言語療法や神経心理学的ケアも利用できます。
病気の再発を防ぐには、高血圧の予防が特に重要です。これにはバランスの取れたライフスタイルが含まれます。健康的な食事をし、十分な運動をし、喫煙や飲酒をしないことで、リスクを最小限に抑えることができます。血圧が慢性的に高い場合、血圧を下げるために薬を服用することもあります。主治医がこれらを処方します。
実際の治療後、患者はまず安静にするために休憩を与えられます。この間、体に負担をかけすぎたり、スポーツをしてはいけません。心理的ストレスも悪影響をもたらす可能性があるため、回避する必要があります。定期的な健康診断は、適切な管理のために必須です。
合併症はすぐに通知され、医師は適切なタイミングで介入できます。病気の重症度によっては、心理療法が有効な場合があります。そのような治療の一部として、または自助グループで、影響を受けた人々は自分たちの状況に慣れることを学びます。あなたはこの専門的で社会的なサポートなしではいけません。
自分でできる
脳内出血は緊急に治療する必要がある緊急医療です。応急手当者は応急処置を行い、影響を受けた人をすぐに最寄りの病院に連れて行くか、救急サービスに連絡する必要があります。
クリニックでの治療後、患者は休息と保護を必要とします。数日間スポーツをしないこと、そして精神的ストレスを避けることが賢明です。また、医師による定期健診が示されています。これにより、病気が深刻な合併症を引き起こさないことが保証されます。異常な症状が発生した場合は、担当の医師に通知する必要があります。時には、関係者は心理的治療を必要とします。パニック発作を引き起こした重度の出血がある場合、セラピストと話すことは特に役立ちます。また、慢性疾患のある人は専門家のサポートを求め、必要に応じて自助グループを訪問する必要があります。
良好な創傷ケア、冷却、保護などの保守的な治療法は血腫の治療に役立ちます。ベラドンナとアルニカで、ホメオパシーは腫れを緩和し、痛みを軽減する2つの効果的な準備を提供します。これらの薬剤の使用は最初に医者と話し合われるべきです。


.jpg)
.jpg)